INDEX
WP_Query Object
(
[query] => Array
(
[year] => 2022
[monthnum] => 02
)
[query_vars] => Array
(
[year] => 2022
[monthnum] => 2
[error] =>
[m] =>
[p] => 0
[post_parent] =>
[subpost] =>
[subpost_id] =>
[attachment] =>
[attachment_id] => 0
[name] =>
[pagename] =>
[page_id] => 0
[second] =>
[minute] =>
[hour] =>
[day] => 0
[w] => 0
[category_name] =>
[tag] =>
[cat] =>
[tag_id] =>
[author] =>
[author_name] =>
[feed] =>
[tb] =>
[paged] => 0
[meta_key] =>
[meta_value] =>
[preview] =>
[s] =>
[sentence] =>
[title] =>
[fields] =>
[menu_order] =>
[embed] =>
[category__in] => Array
(
)
[category__not_in] => Array
(
)
[category__and] => Array
(
)
[post__in] => Array
(
)
[post__not_in] => Array
(
)
[post_name__in] => Array
(
)
[tag__in] => Array
(
)
[tag__not_in] => Array
(
)
[tag__and] => Array
(
)
[tag_slug__in] => Array
(
)
[tag_slug__and] => Array
(
)
[post_parent__in] => Array
(
)
[post_parent__not_in] => Array
(
)
[author__in] => Array
(
)
[author__not_in] => Array
(
)
[ignore_sticky_posts] =>
[suppress_filters] =>
[cache_results] => 1
[update_post_term_cache] => 1
[lazy_load_term_meta] => 1
[update_post_meta_cache] => 1
[post_type] =>
[posts_per_page] => 10
[nopaging] =>
[comments_per_page] => 25
[no_found_rows] =>
[order] => DESC
)
[tax_query] => WP_Tax_Query Object
(
[queries] => Array
(
)
[relation] => AND
[table_aliases:protected] => Array
(
)
[queried_terms] => Array
(
)
[primary_table] => wp_posts
[primary_id_column] => ID
)
[meta_query] => WP_Meta_Query Object
(
[queries] => Array
(
)
[relation] =>
[meta_table] =>
[meta_id_column] =>
[primary_table] =>
[primary_id_column] =>
[table_aliases:protected] => Array
(
)
[clauses:protected] => Array
(
)
[has_or_relation:protected] =>
)
[date_query] =>
[queried_object] =>
[queried_object_id] =>
[request] => SELECT SQL_CALC_FOUND_ROWS wp_posts.ID FROM wp_posts WHERE 1=1 AND (
( YEAR( wp_posts.post_date ) = 2022 AND MONTH( wp_posts.post_date ) = 2 )
) AND wp_posts.post_type = 'post' AND (wp_posts.post_status = 'publish') ORDER BY wp_posts.post_date DESC LIMIT 0, 10
[posts] => Array
(
[0] => WP_Post Object
(
[ID] => 40752
[post_author] => 14
[post_date] => 2022-02-14 14:00:06
[post_date_gmt] => 2022-02-14 13:00:06
[post_content] =>
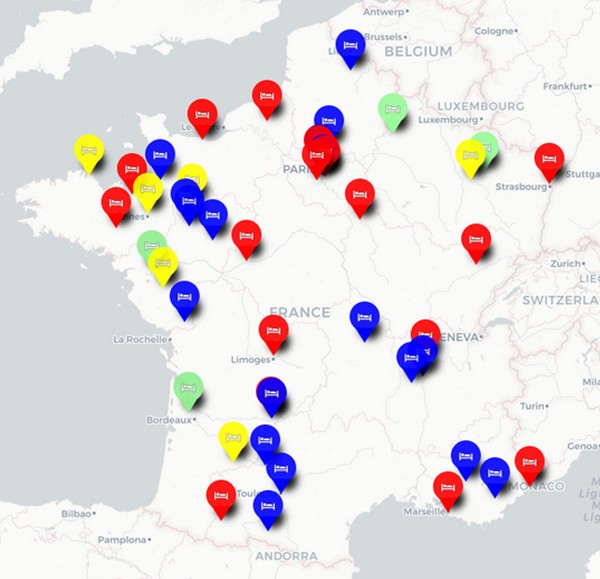 (source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
(source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
 (source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
(source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
Marqués que nous sommes par les conséquences humaines et sociales d’une pandémie endurée depuis deux années, il est sans doute encore temps d’analyser les derniers mois passés et de revenir sur les solutions de santé publique privilégiées et de critiquer les modes de gouvernance favorisées. La crise sanitaire est-elle devenue plus ample et plus létale ? Quel rôle joue notre système immunitaire dans cette stratégie vaccinale collective ? Pourquoi une fuite immunitaire du virus est-elle possible ? La balance bénéfice/risque est-elle favorable à tous ? Quelles améliorations tactiques permettraient d’améliorer notre gestion sanitaire ? Les origines du Sars-Cov-2 sont-elles enfin décelées ? Que craindre de méthodes contre-productives ?... Nous l’avions souligné dans notre premier opus : le temps de la raison n’est plus. Il n’est question que d’égoïsme des uns, d’idéologie des autres ayant favorisé la mortalité des plus fragiles dans un cas, accepté la soumission à une politique de santé publique coercitive et incohérente dans un autre. Sur fond d'une logique de chiffres parcellaires et de paramètres extrapolés à l’échelle nationale, d'une vision biaisée à l’échelle individuelle. Tout cela aura favorisé la polarisation (sur la base d’une pensée faussement homogène et consensuelle) au détriment de la nuance, de la pluralité et de l’analyse scientifique sereine. La froideur des statistiques et des faits scientifiques est malheureusement moins attrayante que les chaleureuses approches émotionnelles. Aucune solution binaire ne peut pourtant émerger d’un problème multifactoriel. À nouveau, cet article est une forme de petit livre. Il se situe par-delà les clivages et les réflexes sectaires ou sectorisés. Il essaie de fournir de nombreux éléments d’appréciations.Avertissement : comme Alexis de Tocqueville le théorisait, égalisation et instruction sont un fin et exigeant processus d’émancipation. Si nous avons longuement cheminé de travailler à l’élaboration de ce dense article, sans doute votre propre parcours vous astreindrait-il à une dispendieuse lecture.
« On a besoin d’enchaîner les hommes à la raison par la précision des idées et par la rigueur des preuves », définiront les citoyens Condorcet, Sieyes et DuhamelEntre croire ou ne pas croire, privilégions comprendre.
Comprendre, éduquer, choisir
Tenter de relever la tête. Analyser les données avec recul. Commencer (il serait temps) à s’émanciper de l’émotion mauvaise conseillère. Nos vœux pieux.
Pas simple de viser l'autonomisation citoyenne sur un tel dossier (technique, scientifique). Il va falloir s’en donner les moyens, bien loin du ‘bon sens’ auquel font appel nombre d’intervenants sur les plateaux télévisuels. Au reste, en démocratie, quelle instance serait la garante de ce ‘bons sens’ ? De toutes ces improvisations, mésinformations, accommodements, ajustements inappropriés, contradictions, mensonges parfois, incompétences, inerties administratives, dissimulations, désinformations et approximations, de tant de confusions entretenues par un précipité d’informations trop superficielles et de données innombrables devenues indigestes, nous allons tenter l'impossible. Jusqu'à maintenant, ces deux années auront été l’échec d’une éducation et d'une instruction scientifiques, d’un renouveau dans la prise de décision démocratique. Soumis à un Conseil scientifique (ne bénéficiant malheureusement d’aucun champ des sciences humaines et sociales pour compléter l’expertise médico-scientifique), à un Conseil de défense sanitaire (aux arbitrages tenus secrets), à un Conseil de défense et de sécurité nationale (pourtant sans compétence en matière de santé publique), nous aurons souffert du manque de transparence argumentative.« Depuis le début de la crise sanitaire, la Défenseure des droits appelle le Gouvernement à mettre à disposition les données sur lesquelles il fonde ses décisions »Le président du Conseil scientifique avait pourtant sonné l’alarme sur cette ‘urgence’ que représentaient ''l’inclusion et la participation de la société à la réponse au Covid-19''. Une exigence relayée par le Comité consultatif national d’éthique (CCNE) qui recommandait ''une communication transparente et responsable s’appuyant davantage sur le corps social''. De façon vitale, passée l’urgence des premiers mois à laquelle nous contraignait cette maladie inconnue et inquiétante à plus d’un titre, il nous faut MAINTENANT sortir des choix binaires dans lesquels d’aucuns n’ont de cesse de vouloir nous enfermer, des confinements aux mesures de couvre-feu en passant par les auto-attestations. La survie intellectuelle et psychologique de chacun d’entre nous ne sera permise qu’en analysant froidement CE contexte sanitaire au regard de CETTE maladie.
« Dans les systèmes harceleurs, tous ceux qui se soumettent docilement et font du zèle, espérant passer entre les gouttes, finissent par être persécutés puis exécutés. […] Ne pas comprendre qu’il s’agit d’une folie au sens propre, d’une psychose paranoïaque qui perfuse sa contagion délirante dans le collectif, rend vulnérable », selon la philosophe politique Ariane BilheranOn ne peut prétendre résoudre une complexe crise sanitaire mondialisée avec la simplicité de mesures générales que le pouvoir exécutif nous assure maîtriser. A-t-on encore les moyens d'atteindre l'intelligence collective ? Sommes-nous capables, acculés dans une syndémie, à la rationalité, au raisonnement et au discernement ? Usez dès à présent d’un avantage certain sur nos gouvernants, arc-boutés sur leur guidon et soumis à la réactivité que leur impose l’agenda politico-médiatique : prenez le temps de la réflexion, de l’analyse. Avec la même farouche volonté que l’an dernier, nous vous offrons une nouvelle fois les pistes d’un débat public nourri d’informations claires et partagées, y compris bien sûr scientifiques. À vous d’en faire bon usage.
Résumé du dossier
Les chiffres impressionnent plus qu’ils ne sont parfois représentatifs d’une tendance sanitaire qui empirerait. Les données peuvent être sujettes à critiques lorsqu’elles intègrent sans grande distinction des chiffres bruts, sans répartition par tranches d’âge, catégories populationnelles, etc. cependant que ces critères auraient justement toute leur pertinence dans le cadre de l'analyse syndémique.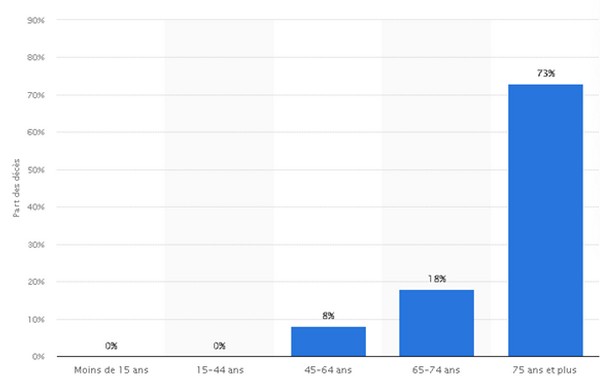

Rien n’a guère changé en une année
La crise du Covid a donné lieu à un processus international de normalisation éditoriale visant à assurer ce que Pierre Bourdieu appelait « le monopole de l’information légitime ». Les paramètres sont focalisés sur les taux d’incidence et de vaccination, avec peu de pertinence sur la lecture de la crise et de l’impact sur l’évolution sanitaire. Les cas de Covid long sont le seul élément qui interroge encore.
La propagation du Covid-19 a pris d'assaut le monde, révélant le poids des inégalités de santé et les conséquences disparates en termes de mortalité et de létalité. Chaque pays n’en continue pas moins de privilégier ses solutions, ses indicateurs peu pertinents, les mois passant ne changeant rien aux méthodes. Que retenir des derniers bulletins épidémiologiques de Santé publique France (SPF) ? D’abord que de nombreuses données ne sont plus intégrées au rapport (ventilation par classes d’âge de la létalité…), les choix éditoriaux soulignant la politique de santé publique basée sur certains paramètres plutôt que d’autres, confirmant la singulière obsession pour la seule vaccination collective. Heureusement, nous retrouverons certains résultats omis en se référant directement aux nombreuses bases de données publiques dispersées. Tester, tester et tester Ces dernières semaines nous démontrent, s’il le fallait encore, l’inanité de se référer systématiquement et quasi exclusivement aux résultats des tests (PCR et antigéniques). Des taux d’incidence stratosphériques sont annoncés, mais dont l’impact sanitaire varie pourtant selon l’âge et les comorbidités des personnes infectées. Quelles leçons auront retenu les médias et chaines d’info continue depuis ces deux années ? Aucune : les dernières croissances vertigineuses de ces dernières semaines auront attiré les caméras, sans considération pour les avertissements des épidémiologistes. Les lectures quotidiennes des courbes de contamination restent sans intérêt, elles ne seraient primordiales que lissées sur sept jours (moyennes mobiles à +/- 3 jours au jour J). Mais il n’était qu’affaire de mettre en avant les records quotidiens de contaminations, sans cesse battus comme lors des années olympiques fastes.
« On devrait s’interroger sur l’intérêt de détecter les microbes avant même les signes cliniques. Si on cherchait tous les virus que l’on avait [dans la zone nasopharyngée], les techniques étant tellement puissantes maintenant et pouvant être très sensibles, on s’inquiéterait de tout », critique Claude-Agnès Reynaud, directeur de recherche émérite et immunologiste à l’Institut Necker Enfants maladesSi bien que rien n’est plus inexact pour analyser une épidémie que de rester focalisé sur les seuls taux d’incidence. Rarement aura été rappelé que la mortalité s’élève à 0,0004 % (0,4 morts pour 100 000 habitants en France) et la létalité actuelle à 0,13% (une fourchette haute puisque le nombre de cas confirmés officiel est moindre d'un facteur 2 à 3 à la réalité).
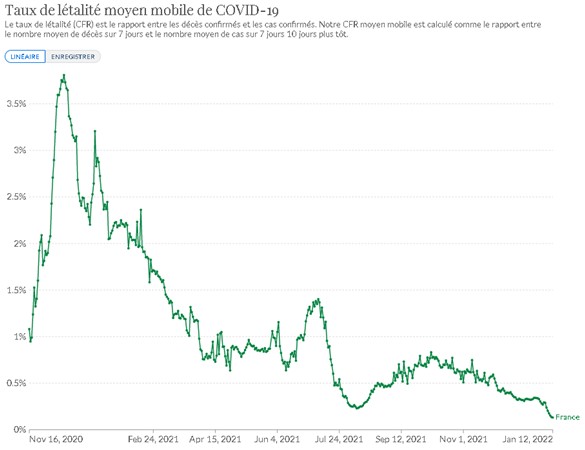
« En moyenne, on arrive à 52 % d’asymptomatiques, et ces derniers peuvent contaminer d’autres personnes. On peut toujours discuter ces études, c’est peut-être un peu moins. En tout cas, c’est certainement beaucoup plus que les 20 % estimés au départ. […] Les études montrent ainsi que le risque de contamination est maximum entre 5 jours avant l’apparition des symptômes et 5 jours après les premiers symptômes. Cela confirme une fois de plus l’importance de tester largement et vite », analyse Catherine Hill, épidémiologisteLes passages aux urgences pour suspicion de Covid et les admissions en soins critiques attribuées au Covid sont par défaut les deux indicateurs les plus fiables pour considérer l'impact sanitaire direct en termes de formes sévères de la maladie : l’admission aux urgences est indépendante des pratiques de dépistage et celle en soins critiques en dépend moins que les hospitalisations.
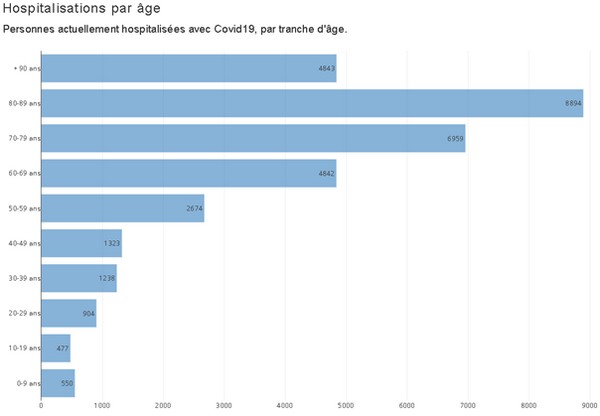
« Probablement qu’un certain nombre de personnes qui sont décédées porteur(e)s du covid ne sont pas nécessairement décédées du covid », aura avoué Véran devant la commission d’enquête du Sénat dès septembre 2020Et en effet, la proportion de patients comptés parmi les patients covidés car porteurs du Sars-Cov-2 mais hospitalisés pour un autre motif peut interférer sur la lecture et l’analyse des chiffres. Ce type d’infection post-admission est équivalent à une maladie nosocomiale : SPF intègre (mais depuis seulement le 31 janvier 2022 !) cette donnée qui relativise les chiffres bruts hebdomadaires antérieurs. C’est que la part de patients ‘covidés fortuits’ est de plus en plus importante. Quand près de 25 000 personnes sont déclarées comme ayant le Covid-19 et hospitalisées, une partie non négligeable d’entre elles le sont pour une autre raison que les effets de la maladie. Ce biais, identifié depuis le début de l’épidémie, tend à s’amplifier dans un contexte de forte circulation du virus. Ce décalage entre hospitalisations 'pour' et 'avec' Covid-19 est également plus marqué chez les jeunes adultes.
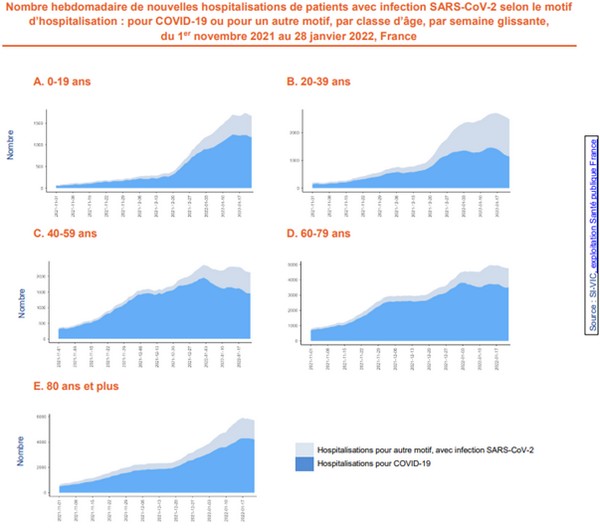
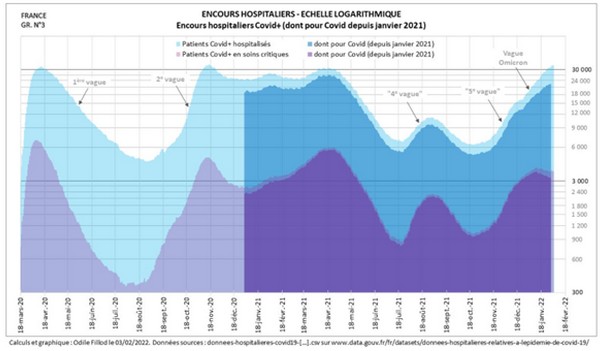

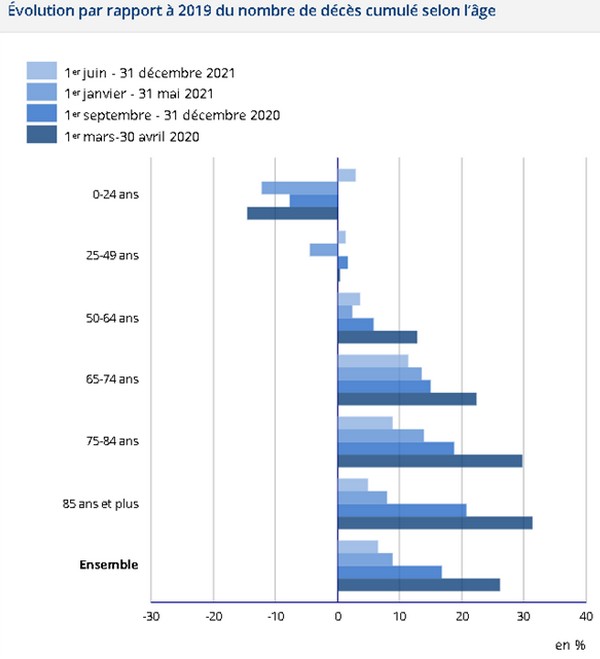
« [Si] la mesure exacte de l’effet propre de l’épidémie sur le nombre de décès ne pourra être établie que lorsque les statistiques de mortalité par cause de 2020 seront connues, [l’effet possible sur les court et moyen termes pourrait être] qu’on assiste à une petite baisse de la mortalité dans les prochaines années, parce qu’on a sans doute plus de personnes qui sont mortes plus tôt mais qui étaient déjà âgées », d’après les chercheurs de l’Institut national d’études démographiquesEn France, entre le 18 et le 25 décembre 2021, nous comptions 18 ‘décès Covid’ par million d’habitant. À titre de comparaison, sur la même période, l’Insee a recensé 186 décès toutes causes par million d’habitant.
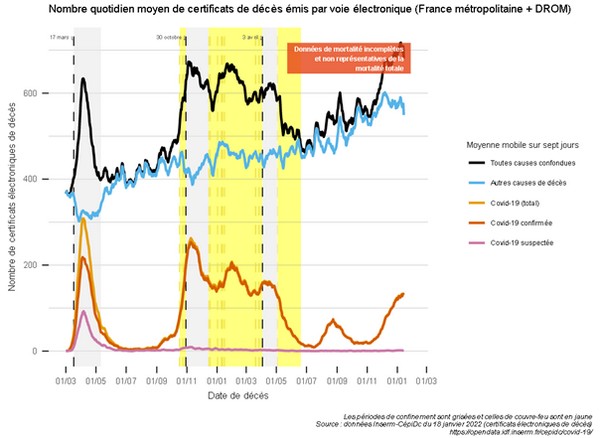
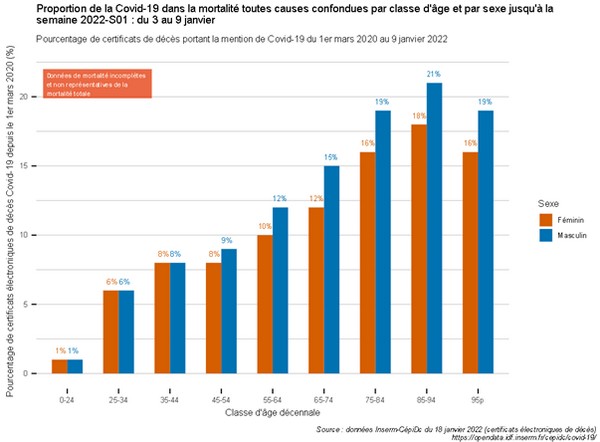
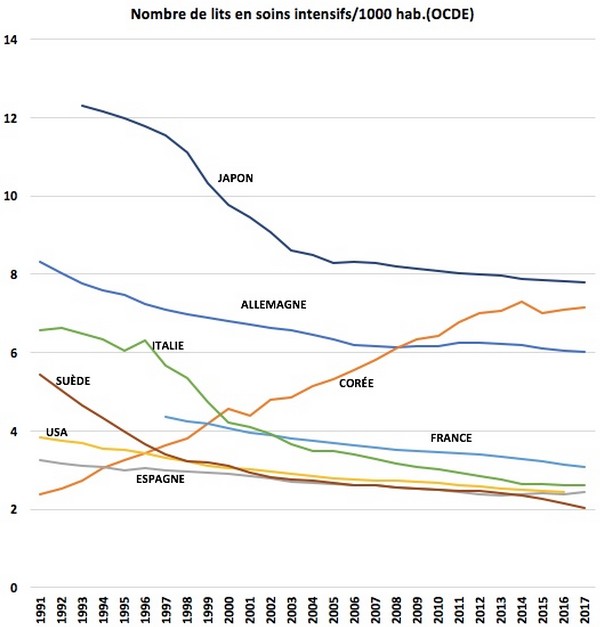
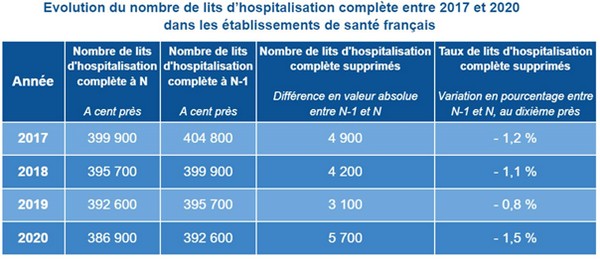
« La pandémie de Covid-19 a eu la particularité d’augmenter la pression sur les services hospitaliers de soins critiques […] et a accru leur visibilité. La crise sanitaire a ainsi eu une fonction de révélateur des difficultés structurelles des services de soins critiques », selon la Cour des comptesEn 20 ans, 95 services d’urgence ont fermé sur le territoire, la densité en lits de soins aigus a diminué de 29 %, plus de 100 000 lits d’hôpitaux ont disparu, avec eux de nombreux équivalents temps plein (1 lit d’hôpital monopolise entre 3,2 et 4,5 ETP selon le type), au gré des réformes se succédant, de la Copermo à la loi HPST. Non sans incidence sur la crise en cours et son impact.
« La plus grande évolution de l’hôpital public ces vingt dernières années a été la montée en puissance du pouvoir administratif, à la fois sur le plan quantitatif et sur le plan qualitatif. J’ai connu l’époque où les soignants étaient entièrement dédiés aux patients, qui étaient la préoccupation numéro un de l’hôpital dans son ensemble. Et les gestionnaires de l’hôpital assistaient, aidaient, soutenaient les soignants dans un but commun : aider les malades. En vingt ans, […] c’est exactement l’inverse qui s’est produit. [Les] gestionnaires imposent toutes les règles […], jusqu’à s’immiscer même dans les types de soins. […] Il découle de tout ça d’énormes dysfonctionnements, des coupes massives dans les effectifs, dans le nombre de lits, dans les moyens attribués aux équipes soignantes, et effectivement un désespoir, un écœurement des soignants qui ont perdu tout le sens de leur métier, étant eux soumis à des injonctions contradictoires. En-haut, on leur demande d’industrialiser les soins, de tout recenser par informatique, de tout coder, de faire des actes ; mais en même temps les moyens dont ils disposent fondent comme neige au soleil […]. Notre système est totalement déshumanisé, il est caporalisé, il est soviétisé. Et je dirais même que la fuite de personnel qu'on a aujourd'hui, la démission des médecins, est liée davantage encore à ce problème qualitatif de perte de sens qu'aux problèmes quantitatifs de perte des moyens. Nous avons l'habitude de travailler avec peu de moyens, mais en revanche, nous ne pouvons plus supporter d'être traités de cette manière », comme en a témoigné le professeur Michael Peyromaure (chef de service à l’hôpital Cochin) devant la commission d’enquête sur la situation de l’hôpital en janvier 2022Le même variant viral aura une létalité différente d’un pays à un autre suivant la qualité du système hospitalier, paramètre non exclusif il est vrai. Chaque État membre se retrouvant en situation d’évaluer par cette expérience ses performances, ses lacunes structurelles… Sacré audit. Aussi, en 2020, 218 000 séjours liés à la Covid, tous champs hospitaliers confondus (un cas sur deux est une admission liée à des facteurs comportementaux tels le tabagisme, l’alcool, la sédentarité…), auront été suffisants pour mettre à mal le système hospitalier français entier, déprogrammations de soins et d’opérations comprises, parmi les près de 10,4 millions de personnes hospitalisées sur cet exercice. C'est dire la tension qui était en cours sur les services maintenus en gestion de flux.
 (source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
(source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
Un système immunitaire qui gère bien, en général
Le fonctionnement du système immunitaire est complexe, protéiforme, fin de nombreuses interactions et boucles de feedbacks, soumis à des garde-fous et doué de grandes capacités d’adaptation. Sa stimulation par infection naturelle est suffisante et efficace pour une très large majorité de la population dans le cas de cette syndémie.
Il n’est certainement pas approprié d’entrer ici dans les détails de la fabuleuse fonction défensive intégrée de notre organisme, assurée par les leucocytes, cellules phagocytaires, cellules NK, cytokines, cellules dendritiques, plasmocytes, réseau lymphatique, lymphocytes B, T4, T8 et consorts, éosinophiles, basophiles et bien d’autres cellules spécialisées… intervenant à l’occasion d’une immunité innée puis adaptative, cellulaire… Le système immunitaire est éminemment complexe, composé de nombreux acteurs qui besognent selon des subtilités encore largement méconnues, incomprises (voir bibliographie ci-dessous). En toute simplicité, acceptons le schéma suivant : le système immunitaire, fonctionnel en général pour les personnes jeunes, répond efficacement à une agression extérieure (réponse immunitaire primaire). Quand il rencontre de nouveau le pathogène, sa réponse secondaire est plus rapide et plus forte. Parmi cette grande diversification de nos anticorps agissant dans des mécanismes encore en cours d’investigation, citons deux piliers de la protection : les lymphocytes B et B mémoires. Lors de l'infection initiale ou de la vaccination, ces cellules vont s'activer et produire rapidement des anticorps de qualité variable, mais qui, dans la très grande majorité des cas, vont permettre avec d'autres mécanismes de défense de contenir l'infection en quelques jours (cette réponse sérologique peut être détectée dans le sang par la présence d'anticorps anti-Spike, dits anti-S). Cependant, cette infection va aussi permettre que se développe sur quelques mois une meilleure réponse antivirale, par la production de cellules capables de sécréter des anticorps dits « neutralisants » (qui empêchent notamment le virus de se fixer à ses cellules cibles) et persistantes dans le temps. Les lymphocytes B à mémoire, quant à eux, présentent des capacités de neutralisation du virus plus variées (oui, ces cellules présentent naturellement une bonne reconnaissance des variants) : elles peuvent rester au repos plusieurs années mais vont immédiatement s'activer, se multiplier et produire rapidement de grandes quantités d'anticorps lors d'une nouvelle rencontre avec le virus (ou lors d'un rappel vaccinal).

« il y a une quasi-absence d’effet supplémentaire d’une deuxième dose de vaccin sur la réponse anticorps […] administrée chez des personnes préalablement infectées. […] Les individus vaccinés par une ou deux dose(s) et préalablement infectés ont des titres en IgG et IgA [anticorps spécifiques, ndlr] plus élevés en comparaison des titres observés chez les individus vaccinés par une ou deux dose(s) et naïfs d’infection », aura confirmé la HASLa protection assez efficace offerte par l’infection est largement validée. Cependant que les vaccins perdent naturellement en efficacité à mesure que les variants sont distants génétiquement de la souche originelle, supposant dans le même temps le besoin d’actualiser le vaccin pour lui faire retrouver le niveau adéquat d’efficacité permettant de réduire les survenues de formes graves (nous y reviendrons). Une étude italienne avait déjà montré qu’un antécédent d’infection (avec ou sans symptômes) protégeait d’une réinfection au moins durant un an (dans la cohorte, seul 0,3 % avait été réinfectés, une seule hospitalisation était déplorée et aucun décès comptabilisé). La protection de l’infection naturelle était estimée à 99,7 %. Sans doute ces résultats auraient-ils pu être subodorés : il avait déjà été souligné que les réponses immunitaires vaccinales avaient tendance à être moins fortes que la réponse immunitaire naturelle dans le cas du Sars-Cov-1 de 2003, et que l’immunité cellulaire de cette dernière persistait 11 ans.
« Les personnes naïves vaccinées avaient également un risque plus important vis-à-vis des hospitalisations comparativement aux personnes avec antécédents d’infection [en référence à l’étude israélienne] », concédait encore la HASC’est d’ailleurs pour cela que "la HAS [avait considéré] que les données disponibles à ce jour relatives à la réponse immunitaire induite chez les sujets préalablement infectés puis vaccinés par une dose unique de vaccin contre la Covid-19 ne conduis[aient] pas actuellement à recommander l’administration d’une dose additionnelle chez ces personnes, quel que soit l’âge". Avant qu’une troisième dose ne soit imposée finalement à tous les éligibles, soit dès l’âge de 18 ans. Comprenne qui pourra.

« La façon dont l’immunité mémoire se met en place à ce niveau, lors d’un premier contact avec un virus, fait partie des processus qui ne sont pas totalement décrits. […] Il s’agit pourtant d’une question cruciale. […] La production d’anticorps hautement spécifiques est induite lors d’une infection naturelle. […] Les vaccins simulent les mêmes mécanismes de défense immunitaire que ceux provoqués par une infection naturelle, en produisant des anticorps dans le sang, mais ne reproduisent pas la réponse immunitaire naturelle observée au niveau de la muqueuse nasale. […] Administrer un vaccin par voie intranasale pourrait permettre de stimuler une “mémoire de la muqueuse” et de bloquer l’entrée des virus dès ce niveau, de manière moins spécifique, mais probablement plus précoce en cas d’infection ultérieure », confirme Mauro GayaOui, l’inconvénient d’une administration par voie musculaire est de n’offrir aucune protection au niveau de la muqueuse, si bien que le virus peut persister dans le nez ou la gorge et que la personne même vaccinée peut potentiellement rester infectieuse. Il faudrait alors envisager des stratégies permettant de mieux susciter une réaction dans les muqueuses chez les personnes n’ayant jamais été infectées ou atteinte d’immunosénescence. Car s’il est vrai que presque toutes les études de la réponse immunitaire se sont concentrées exclusivement sur les anticorps sériques et l’immunité systémique à médiation cellulaire, l’immunité mucosale et ses anticorps IgA qui y sont associés (sécrétoires et circulants) se révèlent finalement jouer un rôle important, peut-être même particulier chez les patients asymptomatiques ou infectés légèrement (ils semblent représenter la majorité des cas).
« Il n’y a rien de mieux que l’immunité naturelle, sauf si vous mourez… En effet, plus le virus dure et plus le système immunitaire se défend », précise Claude-Agnès Reynaud, directeur de recherche émérite en immunologie (Inserm)Si nous ne pouvons présager par avance la réaction immunitaire de tous les jeunes en bonne santé, laissant libre droit au consentement éclairé à la vaccination, encore faut-il se prémunir de tout dysfonctionnement et savoir préserver ce système immunitaire vital. Fragile, il peut en effet être perturbé par les facteurs environnementaux, à l’instar de nos autres organes et systèmes de régulation. S’il est établi que les personnes présentant des carences en certains nutriments, atteintes d’obésité ou pâtissant de maladies cardiovasculaires, etc. sont beaucoup plus gravement atteintes par certaines infections virales, il faut admettre que le système immunitaire est sensible à ces nombreux facteurs que sont les pollutions immunotoxiques (dioxines, PCB…), les métaux lourds, les biocides divers... Une alimentation carencée, trop riche en sucres ou en acides gras saturés, des nutriments dégradés, un environnement détérioré ne sont rien de moins que des conditions dont nous sommes directement responsables. Une véritable politique de santé publique ne devrait-elle pas foncièrement s’attaquer aux causes de ces déficiences et dysfonctionnements, axer ses actions sur la prévention afin de maximiser la parfaite réponse de notre système immunitaire, plutôt que se contenter de solutionner nos errements par vaccinations successives ? Aux faits scientifiques qui prouvent l’efficacité décroissante des vaccins contre les variants, l’hétérogénéité des réponses chez les individus ‘naïfs’ vaccinés, les protections à long terme offertes par une infection naturelle, le gouvernement ne propose, n’impose, que la stricte stratégie globale d’une vaccination collective.
Un vaccin pour toute la famille
Cela était de l’ordre du pari : celui de faire baisser la circulation virale pour protéger les non vaccinés en cassant les chaines de transmission et éviter l’engorgement hospitalier, la multiplication des variants. Pari largement remis en cause depuis plusieurs semaines, sans que la volonté gouvernementale n'en soit perturbée. A défaut d’efficacité sanitaire, sans grande volonté de chercher les individus à risque, le coût financier sera minimisé par une mesure globale généralisée et appliquée sans discernement.
Depuis une année maintenant, un nouvel outil a fait son apparition. Que le gouvernement compte bien utiliser pleinement et même exclusivement : la vaccination collective. Car elle serait efficace.« Le vaccin est 100 % efficace contre le confinement », selon Olivier VéranVaccinés ou reconfinés ? Voilà une alternative expéditive. Etienne Augé nomme cela "le choix truqué", de même ordre que la technique rhétorique de la dichotomie : un dilemme est proposé entre un choix inacceptable qui sera nécessairement rejeté (le confinement), et une option qui apparaîtra comme peu désirée mais inéluctable devant l’ampleur du danger qui menace (la vaccination collective). Cette parole politique ne mériterait pas plus de commentaire, tant elle utilise implicitement le chantage comme seul outil de persuasion. D’abord car le confinement tant redouté n’a qu’une efficacité illusoire : son utilité n’a jamais été démontrée, sa proportionnalité est restée largement démentie. Un raisonnement court-termiste prétendrait à une diminution de mortalité sous certaines conditions, mais simplement temporaire, l’épidémie circulant de plus belle dès la mesure levée, le confinement ne reposant que sur un biais de croyance. Avec la vaccination collective, l’enjeu est de tenter de protéger chacun des individus voire autrui, en particulier les personnes à risques possiblement non vaccinées. Mais jamais le gouvernement n’aura explicité les objectifs de la stratégie de vaccination généralisée : l’immunité collective traquée dans quel but ? Par la seule vaccination ? Pour quoi faire ? Viser zéro Covid avec beaucoup de circulation assumée ? Eviter l'engorgement des hôpitaux ? Tendre vers la disparition de la maladie ?... In fine, l’objectif est devenu celui de vacciner suffisamment d’individus pour qu’un virus ne puisse plus circuler de proche en proche : cette immunité collective hypothétique aurait dû être atteinte pour un taux de vaccination variant de 60 à 80% selon le taux de contagiosité de la maladie. Mais il y a loin entre la théorie générale et les cas particuliers que sont chacune des situations virales. Les stratégies vaccinales divergentes d’un pays à un autre disent déjà tout d’un outil pas forcément utilisé à bon escient. Elles se révèlent rapidement illusoires dans le cadre d’une circulation mondiale et généralisée du virus. Mais tout cela sera quand même appliqué avec célérité, sans guère de visibilité sur les conséquences d’une campagne de vaccination de grande ampleur, sans possibilité de pouvoir la comparer à une campagne ne ciblant que les sujets à risque et les personnes consentantes. La campagne vaccinale est lancée avant même que des critères scientifiques ne soient établis concernant l’avantage de l’obligation vaccinale pour des enfants, population jeune dont le risque de décès par Covid-19 est mille fois inférieur à celui des nonagénaires.
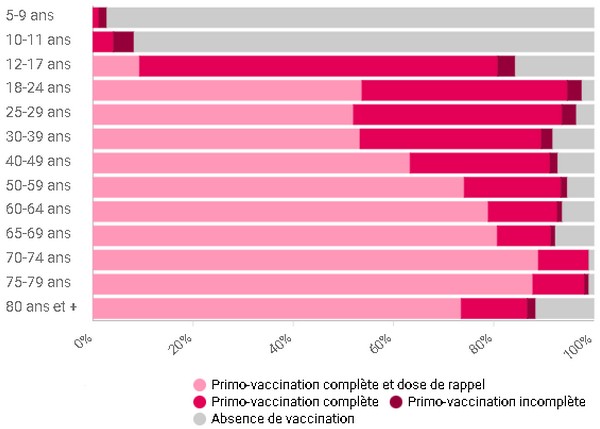
« Même avec 100 % de la population vaccinée, ce nouveau variant [Omicron, ndlr] ne permettra pas d’espérer rapidement atteindre une immunité collective », renchérit Antoine Flahault, médecin épidémiologiste. « Pour preuve, les Emirats arabes unis revendiquent une couverture vaccinale à deux doses proche de 100 %, et le Portugal affiche un taux de vaccination de 90 %. Pour autant, la vague Omicron n’épargne pas ces deux pays ».L’intérêt d’une vaccination pour contrer une maladie ne touchant principalement qu’une partie de la population (une catégorie depuis longtemps définie) ne réside que dans le bénéfice quantitatif tiré d’une situation démographique se déplaçant inéluctablement vers le vieillissement. Changer d’approche face à l’épidémie et adapter la protection aux risques, valider une stratégie consistant à ne vacciner que les individus les plus vulnérables semblait plus optimal. Mais, encore une fois, des stratégies de vaccination locales et ultra-ciblées se révèlent couteuses. Cette vaccination collective quasi-obligatoire porte-t-elle malgré tout un bénéfice relatif intéressant pour chaque tranche de la population ? Encore une fois, il est essentiel de savoir distinguer entre risques relatif et absolu. Oui, en termes de santé, les chiffres sont essentiels (n’ayez pas peur de tester votre maîtrise de cette particulière notion de risque). Le pourcentage d’exposition (risque relatif) est souvent plus spectaculaire, donc plus convaincant, au détriment de l’exposition en valeur absolue (risque absolu). Tenez : si le risque de crise cardiaque à 5 ans est de 2 sur 100 dans un groupe de patients traités de manière conventionnelle et de 1 sur 100 chez les patients traités avec le nouveau médicament, la différence absolue n’est que de 1 % (soustraction entre les deux risques), signifiant que le nouveau médicament ne réduit le risque de crise cardiaque à 5 ans que de 1 point de pourcentage. Mais la différence relative est de 50 % en ce que le nouveau médicament réduit de moitié le risque de crise cardiaque sur ces 5 années. Plus attrayant, non ? L’efficacité est donc une expression relative qui peut être trompeuse quand elle n’est pas couplée à l’efficacité réelle (ou absolue). Dans le même ordre d’idée, l’efficacité absolue du vaccin Pfizer est ainsi de 0,7 % à 0,9 %, disons 1% pour faire bonne mesure, loin de l’impression forte laissée par l’efficacité relative de 95 %. Normal, la plupart de la population ne contracte aucune forme grave, le différentiel (avantage) absolu se révélant alors faible.
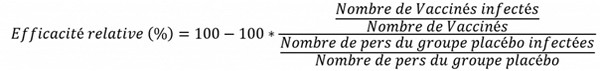
« Il est important de ne pas tout miser sur la vaccination et de développer d’autres outils », en convenait le Dr Delfraissy lui-mêmeLa vaccination constitue en effet une pression de sélection qui peut favoriser certaines souches du virus (variants) résistantes aux vaccins. Est-il possible de choisir des stratégies vaccinales permettant de limiter cette évolution ? Ont congrûment été étudiées les conséquences de différentes stratégies de vaccination sur l’évolution du virus et la vitesse de propagation de nouveaux variants : par exemple, dans le cas du Sars-Cov-2, la stratégie consistant à vacciner les personnes les plus âgées en priorité semble particulièrement efficace car elle permet à la fois de minimiser la sélection pour un variant résistant et la mortalité totale. La dynamique évolutive du virus n’est tout simplement pas la dynamique de l’épidémie et il convient de privilégier l’une par rapport à l’autre selon les configurations. Ainsi, les stratégies les plus efficaces pour ralentir l'adaptation virale peuvent ne pas toujours être épidémiologiquement optimales.

Un vaccin parmi d’autres
Un vaccin ne fait que stimuler un système immunitaire. Le vaccin seul ne peut rien. En l’état, la transmission du Sars-Cov-2 n’est pas stoppée par la vaccination. Son utilité devrait donc être limitée à une catégorie particulière de la population. Son efficacité augmentée par une actualisation de sa souche référentielle et quelques adjonctions.
L' objectif des vaccins est de protéger les individus contre la maladie, via un procédé proprement simpliste : il stimule le système immunitaire de l’individu. Un vaccin est un médicament particulier, il n’est pas un antibiotique. Il n’agit pas seul, là où l’antibiotique élimine directement les bactéries. Le vaccin n’a d’ailleurs que peu d’intérêt pour les personnes sévèrement immunodéprimées : le système immunitaire ne répond presque pas ou très peu aux vaccins et seule la répétition fréquente de la vaccination leur confère une protection en enchaînant les stimulations du système immunitaire pour lui faire produire les anticorps spécifiques autant que possible (de façon limitée en fait). Dans le même ordre d’idée, le vaccin est moins efficace chez les personnes âgées, d’immunosénescence croissante à mesure que l’âge augmente, mais il stimule tant que faire se peut leur système immunitaire pour les protéger contre les réinfections et les formes graves. Concernant la Covid-19, ces objectifs diffèrent un peu : les vaccins n’empêchent pas une contamination ni la transmission (même s’ils les réduisent, plus ou moins, voire très peu selon les variants), mais ils diminuent grandement le risque de développer une forme grave, donc une hospitalisation ou un décès, surtout parmi les populations à risque. Le vaccin à ARNm largement répandu dans le cadre de la politique de santé publique en France étant celui de Pfizer/BioNTech, nous concentrerons nos observations sur icelui. Ce vaccin est orienté uniquement sur la protéine de pointe, la fameuse Spike (spicule, S) très immunogénique. Il s'agissait de trouver une séquence virale qui provoquerait de manière fiable une mémoire protectrice du système immunitaire. La technologie ARNm (ou ADN avec les vaccins de certains concurrents) consiste à faire fabriquer par l’organisme lui-même les protéines virales S afin de déclencher la fabrication d’anticorps spécifiques par le système immunitaire. Le taux de mutation élevé des virus à ARN est l'une des raisons pour lesquelles il est difficile de fabriquer des vaccins efficaces contre bon nombre d’entre eux. En fait, ce taux élevé est un avantage viral important car il permet au virus d'évoluer et de s'adapter très rapidement à un nouvel hôte, d’échapper à l'immunité. Le vaccin ne contenant qu’une cible d'une seule protéine maximise la probabilité d’une telle situation, comme cela est le cas du variant Omicron. Aussi, la critique vise dans le choix de n’avoir pas adjoint d’autres protéines au vaccin, pour en éviter/retarder l’échappement immunitaire. Cibler davantage de protéines aurait peut-être/sans doute permis d’être plus efficace sur le long terme et contre plus de variants. Le coronavirus possède par exemple quatre protéines structurales principales : trois extérieures (les protéines S donc, M et E) et une intérieure (la protéine N, nucléocapside). Dans le cas d’une infection naturelle, votre système immunitaire produira probablement des anticorps pour toutes ou la plupart de ces protéines, ce qui est sa fonction exclusive : lors d’un contact avec le Sars-Cov-2, de manière générale, l’organisme fabriquera différents anticorps dirigés contre le virus dont des anti-N et des anti-S (ces deux entités pourront être quantifiées lors des sérologies, avec un intérêt certain évoqué plus haut). L’efficience de l’immunité naturelle par rapport à l’immunité vaccinale s’explique d’abord par la conception rapide choisie pour le vaccin. En immunologie, il n’est pas nouveau que les vaccins sous-unitaires (ne contenant qu’une partie de fragments d’un virus ou d’une bactérie) induisent une réponse immunitaire moins forte et de plus courte durée que les vaccins à germes entiers. Si bien que nous perdons en efficacité, tout en arrivant à minimiser les effets secondaires (les adjuvants permettant alors de pallier ce déficit en attirant l’attention du système immunitaire au niveau de l’inflammation provoquée artificiellement). D’ailleurs, les études menées sur le Sars-Cov-1 ont montré que les anticorps dirigés contre les protéines S et M étaient tous deux neutralisants. Pourquoi donc les vaccins n’ont-ils pas été composés de plus de brins d’ARNm codant pour d’autres protéines, afin de les rendre plus efficaces et moins fuyants ?Devant l’inefficacité vaccinale apparue face à Omicron, le PDG de BioNTech avoue d’ailleurs : « ce que nous sommes en train d’évaluer, c’est l’ajout d’autres cibles, situées ailleurs sur le virus. BioNTech poursuit actuellement des travaux de recherche fondamentale sur différents types de vaccins ».Pendant ce temps, l’efficacité des vaccins s’amenuise au bout de quelques mois, notamment chez les plus de 60 ans, pourtant les personnes les plus à risque : le taux de protection des vaccins à ARNm passerait de 85 % quatre mois après la vaccination à 73 % au bout de cinq mois, ce qui n’est pas anodin pour cette tranche d’âge (l’efficacité est forcément plus limitée encore chez les personnes immunodéprimées). Malgré toutes les remarques et critiques scientifiquement étayées, la politique vaccinale généralisée n’en reste pas moins appliquée avec prépondérance. Jusqu’en juin 2020, l’OMS reconnaissait que l’immunité naturelle était un élément clé de l’immunité collective contre les nouveaux agents pathogènes. Dès novembre 2020, l’OMS admettait que l’immunité pouvait être procurée par l’infection ou par la vaccination. Et finalement l’organisation avancera que l’immunité collective d’une population ne peut être atteinte que par la vaccination et non plus par l’infection naturelle. Il est pourtant admis que la vaccination universelle ne pourra éradiquer le Sars-Cov-2 compte tenu de l’ancrage profond du virus dans la population mondiale (contrairement à la poliomyélite et à la variole) et reste sans aucun avantage pour une large partie de la population jeune et en bonne santé. En somme, le vaccin est le principal levier de la politique sanitaire française (avec le concours du passe sanitaire/vaccinal). Il conviendrait au moins d’en évaluer alors correctement et en permanence les données épidémiologiques, immunologiques, de pharmacovigilance, économiques, etc.
Ça me fait de l’effet (secondaire)
Les déclarations d’effets secondaires souffrent de sous-déclarations. Cette invisibilisation des risques individuels, cette transparence à géométrie variable peuvent accroitre la méfiance et la défiance vis-à-vis d’une vaccination vitale pour une partie bien définie de la population. Pendant ce temps, ceux qui auront été vaccinés et auront contracté des effets indésirables plus ou moins graves doivent pouvoir être suivis afin de mener dans les meilleures conditions une phase III clinique déployée au contraire dans l'urgence comme rarement en population mondiale. Cette rigueur attendue qui fait pourtant défaut et laisse dubitatif sur de nombreux cas individuels.
Tout vaccin/médicament peut provoquer des effets secondaires à la suite de son injection/ingestion. Les vaccins actuellement sur le marché n’ont reçu qu’une autorisation d’urgence et sont encore en phase III d’essai clinique, phase faisant donc l’objet d’une pharmacovigilance renforcée. Pour signaler des effets indésirables après une vaccination ou la prise d’un médicament, un portail officiel a été mis à disposition. Le suivi des traitements s’est révélé fort justement d’importance : le vaccin AstraZeneca a été suspendu en Europe après que des cas de thromboses avaient été signalés (il sera ré-autorisé en mars 2021 pour une utilisation exclusive chez les plus de 55 ans). Ce suivi continue d'être actif, il est consultable via la base de données européenne EudraVigilance. Le problème est d’établir un éventuel lien de causalité entre les effets secondaires et la vaccination : dans le cas du vaccin contre H1N1, il était estimé "que les effets secondaires [doivent] être pris en compte s’ils sont apparus jusqu’à 12 mois après l’injection du vaccin". Or, la littérature médicale révèle aujourd'hui que les effets secondaires peuvent survenir jusqu’à huit ans après la vaccination, ce qui ne facilite pas la possibilité d’établir les causalités. Sur le site d’EudraVigilance, il est précisé que l’effet indésirable survient dans les jours suivant la prise d’un médicament (vaccin ici), sans qu’il ne soit possible de s’assurer à ce seul stade du lien de causalité. Il reste actuellement très difficile de savoir quel est le risque réel d’effet indésirable dû à un vaccin : de la difficulté de distinguer entre concomitance, causalité et imputabilité. Les articles décrivant les effets indésirables au cours des essais des vaccins anti-Covid (environ 45 000 personnes ayant reçu pour moitié soit un vrai vaccin, soit pour l’autre moitié un vaccin factice) ont souligné que plus d’une personne sur trois (35,2%) a ressenti des effets indésirables généraux, en particulier des maux de tête ou de la fatigue, une personne sur six (16,2%) a ressenti des effets locaux (douleur, rougeur, gonflement, etc.) après avoir reçu une première dose de placebo. Par comparaison, après l'injection d'un véritable vaccin, un peu moins d’une personne sur deux (46,3%) a décrit les mêmes effets indésirables et deux personnes sur trois ont décrit des effets indésirables locaux (66,7%). Voilà qui fait preuve des difficultés en la matière et qui ne facilite pas les analyses. Soulignons que ces résultats ne peuvent pour autant être extrapolés aux effets indésirables rares comme les péricardites (inflammation de l’enveloppe du cœur) ou aux chocs anaphylactiques (réaction allergique immédiate grave) qui ont pu se produire. A ce jour près de 8 milliards de doses de vaccins contre la Covid ont été administrées, et près de 55% de la population mondiale a reçu au moins une dose (dont seulement 6% dans les pays pauvres, nous y reviendrons plus bas). La multiplication des injections pourrait augmenter les risques de survenance de tels effets secondaires sur une partie de la population : des vaccinations répétées, chacune avec une petite probabilité de risque, peuvent multiplier les risques de survenue de l’effet secondaire. Les scientifiques, les médecins et les responsables de la santé publique commencent désormais à reconnaître désormais des risques rares mais en aucun cas anodins : des affections cardiaques et thrombotiques graves, des perturbations du cycle menstruel, une paralysie dite de Bell, le syndrome de Guillain Barre, l'anaphylaxie... Ces événements indésirables rares sont plus fréquents après la deuxième dose d'ARNm. Seront-ils encore plus fréquents après la troisième dose ? Les effets secondaires inconnus que les virologues craignent de voir émerger comprennent des risques pour les fonctions reproductives, des affections auto-immunes supplémentaires. En France, depuis le début de la vaccination, environ 128 000 cas d’événements indésirables ont été recueillis au niveau national (données du rapport du 7 janvier 2022). Au total, plus de 100 millions de doses de vaccin ont été injectées en un an. La dernière enquête de pharmacovigilance disponible pour le vaccin Pfizer/BioNTech (Comirnaty de son petit nom) et les derniers faits marquants sélectionnés par l’ANSM (Agence nationale de santé et de sécurité du médicament et des produits de santé) indiquent une proportion constante de 75% de cas non graves et 25% de cas graves.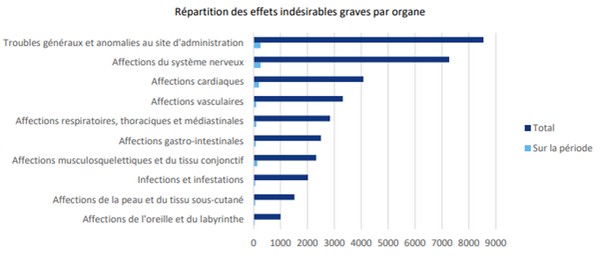
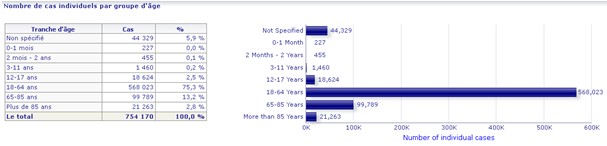
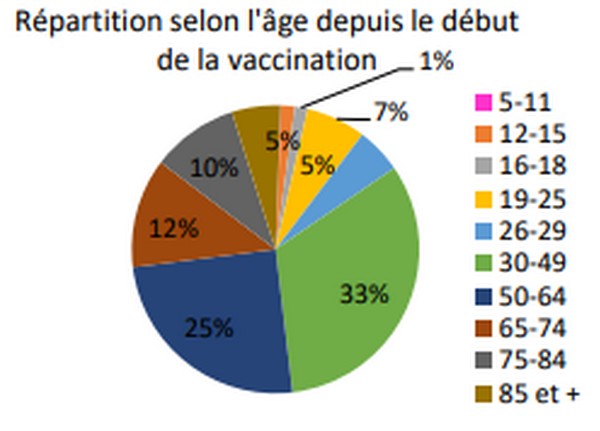

Dans la balance, mon rapport bénéfice/risque
La répartition des effets secondaires dans les tranches d’âge, symétriquement opposée à celle de la répartition de la létalité, pourrait confirmer l’effet bénéfice/risque défavorable pour les moins de 20 ans, a minima. Il n’est pas démontré que les jeunes aient un avantage à être protégés par vaccination à 95 % de formes graves alors qu’ils n’en sont atteints selon un ratio bien inférieur. Il convient d’arbitrer individuellement sur l’avantage procuré par l’injection vaccinale quand il n’est pas supérieur au risque que ferait courir l’infection naturelle. D'autant que l'avantage collectif n'est plus démontré.
Dans une situation sanitaire syndémique, compte tenu de l’inaptitude des vaccins à empêcher les infections et transmissions, la balance bénéfice/risque doit surtout être jaugée de manière individuelle : faute d’intérêt collectif avéré, il devient essentiel de s’assurer que les bénéfices à tirer d’une vaccination, intégrant les effets secondaires potentiels, soient bien supérieurs aux risques inhérents à une infection. Ces bénéfices et ces risques varient en fonction de l’âge et des conditions de santé de chacun, comme nous n’avons cessé de le rappeler. Nous avons évoqué plus haut quelques effets indésirables non pris en compte mais qui doivent être ajoutés sur les plateaux correspondants. Pour mémoire, chaque vaccin possède sa propre balance bénéfice/risque qui évolue au fil du temps. Les diverses balances peuvent être évaluées à l’échelle d’un individu, d’une population, d’une nation…, selon le risque de formes graves, d’hospitalisation, de contamination…, à plus ou moins long terme. La variabilité de ces paramètres rend difficile la seule lecture figée d’un taux, cependant que des comparaisons devraient s’imposer et être suivies dans le temps, avec d’autant plus de rigueur que les effets secondaires peuvent survenir jusqu’à huit ans après l’injection. La durée de la protection vaccinale contre les formes graves est encore mal connue après la troisième dose, en particulier chez les populations âgées. Elle est de peu de poids pour la population la plus vulnérable face au Sars-Cov-2, soit les 250 000 personnes sévèrement immunodéprimées (transplantées d’un organe, dialysées, atteintes de cancer ou de maladie auto-immunes…) : leur corps est extrêmement fragile face aux infections, faute de système immunitaire apte, si bien que cette minorité représente entre 15 et 30 % des malades hospitalisés pour Covid-19 en soins critiques. Pour ces populations, le rapport bénéfice/risque est nettement positif. Une fois ces évidences rappelées, il est important de faire la distinction entre le risque d'infection et le risque de décès. N'importe qui peut être infecté, mais il y a plus d'un millier de différences de risque de décès entre les plus âgés et les plus jeunes. Si pour les personnes âgées, le Covid-19 est plus dangereux que la grippe annuelle, pour les enfants, le risque de mortalité par Covid-19 est moindre que par la grippe annuelle.« Nous ne répondons pas tous de la même manière aux vaccins et nous ne sommes pas tous exposés au même risque infectieux. Le modèle de la vaccination de masse peut-il encore tenir au XXIè siècle ? », interroge Lise Barnéoud. « Aucune étude épidémiologique sérieuse ne permet de comparer un nombre suffisant de personnes vaccinées et non vaccinées, au mode de vie comparable et sur plusieurs décennies, voire plusieurs générations ».Et il est vrai qu’à mesure que l’épidémie se diffuse, infecte et réinfecte, il sera de plus en plus difficile de mener des études propres avec différents individus pouvant composer les cohortes (de moins en moins de ‘naïfs’, de plus en plus d’infectés, de vaccinés à une et plusieurs doses, etc.), et de permettre les comparaisons. A l’échelle individuelle, grossièrement, la balance est et restera donc favorable chez les plus de 50 ans et les personnes à risque. Mais plus on descend en âge, plus il est difficile d’évaluer avec certitude cette balance : le risque de décéder de la Covid pour les moins de 25 ans est inférieur à 0,01% (la morbidité est de 0,002% chez les moins de 10 ans), entendu que cette quasi-totalité de décès, rares chez les moins de 20 ans, est survenue dans un contexte de comorbidité notable et quasi-exclusif (aussi, le rôle réel de l’infection virale concomitante peut d’ailleurs être délicat à prouver, comme cela est le cas dans les décès de personnes très âgées).

« La Covid-19 chez l’enfant est le plus souvent asymptomatique […] et très peu de formes sévères ont été décrites [le taux de formes graves pour les enfants est inférieur à 1 pour 1 million, ndlr], même pour ceux atteints de pathologies chroniques », selon la Société française de pédiatrieLoin de suivre l’avis du Conseil consultatif national d’éthique (CCNE) qui rappelait que "les formes graves de l’infection par la Covid-19 sont très rares chez les moins de 18 ans [et que] le recul existant ne permet pas d’assurer la pleine sécurité de ces nouveaux vaccins chez l’adolescent", dès juillet 2021 le vent tournait en France, une nouvelle ligne était tracée et non suivie par bien d’autres pays (tels plusieurs pays scandinaves et le Japon). Le Comité conjoint sur la vaccination et l’immunisation britannique (JCVI) ne recommandait pas par exemple la vaccination des 12-15 ans en bonne santé :
« les bénéfices individuels pour la santé de la vaccination contre la Covid-19 sont faibles chez les personnes âgées de 12 à 15 ans qui ne présentent pas de problèmes de santé sous-jacents les exposant à un risque de Covid-19 grave. […] Il existe des preuves de plus en plus solides d’une association entre la vaccination avec les vaccins à ARNm Covid-19 et la myocardite. […] Il existe une incertitude considérable concernant l’impact de la vaccination des enfants et des jeunes sur la transmission entre pairs et la transmission dans la population plus large [hautement vaccinée] ».Une prudence adoptée également par l’OMS pour qui enfants et adolescents ne contractent généralement qu’une forme de la Covid-19 plus bénigne que les adultes. Subséquemment, à moins qu’ils ne fassent partie d’un groupe pour lequel le risque de contracter une forme sévère de la maladie soit plus élevé (obésité, immunodéficience…), il apparait toujours selon l’OMS moins urgent de les vacciner que les personnes âgées, les personnes atteintes de maladies chroniques. Le variant a rebattu les cartes de quelques chiffres : le taux d’incidence chez les 6/10 ans a été de 6 900 pour 100 000 habitants, mais en proportion, toujours moins de formes graves sont à déplorer dans cette même tranche d’âge. Malheureusement, la loi du nombre absolu fait qu’une centaine d’enfants de moins de 9 ans ont été en réanimation (souvent en lien avec des maladies sous-jacentes), une quarantaine chez les 10/19 ans.
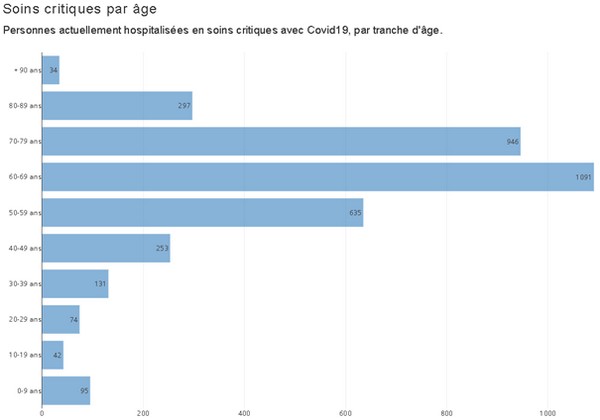
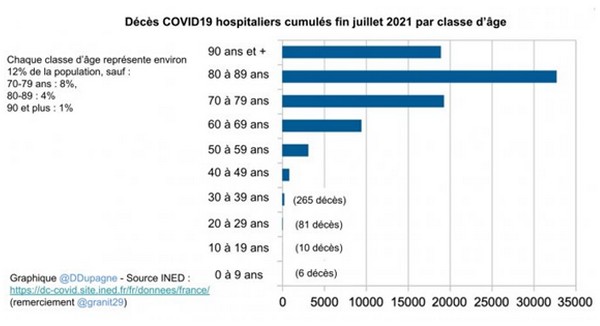
« La balance bénéfice/risque est très difficile à mesurer sur les personnes sans risques et jeunes. […] Aujourd’hui, l’intérêt d’une troisième dose pour les 18/40 ans se situe entre 0 et 2 admissions en réanimation en moins sur l’ensemble de la France et ne concerne certainement que des personnes à comorbidité. En santé publique, il est question de priorisation et de vision globale. Est-ce que pour ce cas évité, mobiliser des centaines de millions d’euros avec le coût de la vaccination et des infrastructures, et mobiliser des dizaines de milliers de professionnels de santé est justifié ? Ne serait-ce pas plus justifié d’investir cette ressource humaine et cet argent considérable autrement ? », fait remarquer François Alla, professeur de santé publique, Université de Bordeaux, Chef du service de prévention, CHU de Bordeaux (démissionnaire récent du Haut Conseil de la Santé publique pour les ‘expertises scientifiques qui en sont issues dévoyées par les politiques’)De nombreux autres scientifiques auront alerté les autorités d’une part des dangers d’exposer les populations qui n’ont que très peu de risques de développer une forme sévère de Covid-19 à des risques encore inconnus, mais potentiels, des vaccins, et d’autre part des risques qu’une vaccination de masse en pleine pandémie pourrait faire peser sur l’évolution du virus, à travers le processus d’évasion immunitaire (que nous abordons dans le prochain chapitre).
Véran aura à juste titre conclu « [qu’] une bonne décision de santé publique est une décision médicale mais aussi une décision sociétale ».Nul ne saurait mieux dire et résumer ce que chacun appelle de ses vœux au regard des arguments, nuances et éléments apportés en cet article. Mais en l’occurrence, cette stratégie de santé publique ne porte pas tous les bienfaits escomptés et avantages attendus. Dans le contexte particulier de cette syndémie (létalité faible et concernant une partie presque circonscrite de la population…), du sur-mesure serait indiqué, selon des facteurs et paramètres clairement définis et aussi nombreux que l’exigent les objectifs (tranche d’âge, sérologies…). Encore une fois, cela demande des moyens humains (médecins), logistiques et financiers plus importants. La stratégie ne peut reposer que sur la seule accumulation des injections vaccinales sans distinction des populations. Le faible taux de réinfection chez les primo-infectés (jeunes, sans comorbidité…) par rapport aux vaccinés doit faire l’objet d’études plus étendues et d’une intégration légitime dans la stratégie puisque cette population ne semble pas obtenir de bénéfice d’une injection vaccinale et bénéficier d’une immunité durable. En attendant, certains s’interrogent même sur la diminution de la capacité immunitaire induite par les vaccins à réagir à de futurs variants.
Courage, fuyons
Le coronavirus Sars-Cov-2 a un avantage certain dans la course que nous livrons contre lui pour le rendre inoffensif. Sa capacité de mutation est telle que ses variants s’adaptent rapidement aux contraintes vaccinale, environnementale... Mondial, son terrain d’expérimentation étendu est rendu performant. La tactique vaccinale basée sur une seule protéine antigénique pourrait également favoriser la fuite immunitaire.
Comme beaucoup de virus, des modifications des protéines se déroulent et tendent à faire émerger des variants. Dans le cas du Sars-Cov-2, la protéine Spike est scrutée en permanence car elle permet au virus de se fixer et d'infecter les cellules (épithéliales pulmonaires entre autres) et reste la protéine privilégiée dans la confection des vaccins à ARNm et ADN.« Tous vaccinés, tous protégés », un slogan maintenant dépasséFace à la souche originelle du Covid-19, les deux vaccins à ARN messager (Pfizer/BioNTech et Moderna) présentent une efficacité respective de 95% et 94,1% dans la prévention des formes graves. Le vaccin Pfizer protège en moyenne à 97% contre les hospitalisations et à 96,7% contre les décès. L’efficacité de ces vaccins contre le variant Delta ne fait reculer le risque de contamination que de moitié par rapport à la souche originelle. Une protection partielle et limitée, amoindrie encore un peu plus contre les formes symptomatiques de l’infection par le variant Omicron. À mesure de la perte d’efficacité, la crainte d’une fuite immunitaire s’accentue. Ce risque de fuite immunitaire (également appelée échappement immunitaire) existe et est surveillé par les scientifiques. Un risque fortement probable dans un contexte de circulation virale active conjuguée à un taux d’immunisation mondial faible. Cette évasion immunitaire est bien étudiée depuis 2015 et rien ne permet de l’éviter sauf à opérer une vaccination en des temps très restreints, ce que ne permet pas la situation internationale. Autant dire que l’émergence de variants s’annonce sans fin. Plus une population est immunisée contre le virus circulant (par infection naturelle ou par vaccination), plus un variant présentant un avantage compétitif va pouvoir se répandre (des formes variantes sont parfois préoccupantes et cataloguées ‘variants of concern’, VOC). L’incertitude d’anticiper l'impact réel de ces nouvelles lignées, tant en termes d'évolution de la pandémie que d'impact sur l'efficacité des vaccins actuels, est totale. Mais l’hypothèse d’un variant qui déstabiliserait un peu plus la cohérence originellement bancale de la stratégie vaccinale en France et dans le monde doit être considérée comme hautement probable à l’avenir. Le variant Alpha possédait une transmissibilité environ 50 % plus importante que la souche historique. Depuis, chaque nouveau variant devrait supplanter de plus en plus rapidement son prédécesseur. Pour l’instant, par chance, le scénario d’une hausse de la transmissibilité, ainsi qu’une augmentation de la létalité associée à un échappement immunitaire ne s’est pas réalisé. Fin novembre 2021, justement, le variant Omicron (le cinquième variant préoccupant depuis le début de la pandémie) a été découvert et il a fait la preuve rapide de sa faculté à se transmettre chez les personnes non immunisées, les personnes précédemment infectées ou déjà vaccinées.
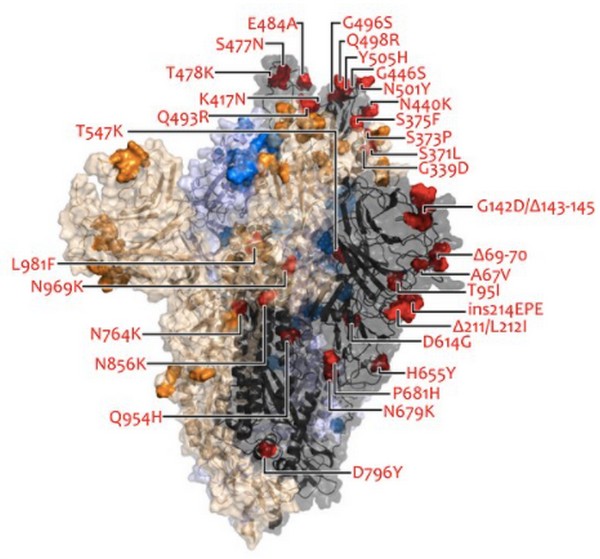
« Il y a aujourd’hui des preuves claires des changements de l’antigénicité de la protéine Spike du Sars-Cov-2 et d’acides aminés qui affectent la neutralisation par les anticorps. […] Un faisceau de preuves croissant indique l’émergence de variants résistants à l’immunité médiée par les anticorps suscité par les vaccins »En phylogénie, il est possible de tracer les liens de parentés entre les variants, de suivre la circulation géographique d’iceux.

La solidarité mondiale, mais après nous
Le taux de mutation soutenu de ce coronavirus n’avait pas besoin de l’aide des pays occidentaux pour maximiser sa course à l’échappement immunitaire. La solidarité toute relative des pays riches pour l’accès aux vaccins des autres pays est contre-productive dans l’objectif de baisse du taux mondial de létalité. Les vaccins diminuant les formes graves et les décès, ils seraient pourtant d’importance pour les populations ayant peu d’accès aux soins.
Cette crise rapidement devenue mondiale devait être une belle démonstration de solidarité planétaire, intergouvernementale. Mais il n’en est rien, l’allocation des vaccins se faisant sans discontinuer depuis plus d’un an presque exclusivement sur la seule base de l’épaisseur du porte-monnaie et de sa profondeur. Et ce alors qu’il ne fait plus de doute que lutter contre un virus infectieux nécessite une approche globale : vacciner quelques pays occidentaux et laisser le virus circuler ailleurs lui permet de bénéficier des meilleures conditions de mutation, faisant courir le risque à chaque nation d’être confrontée à des variants de plus grande virulence, voire de résister à terme auxdits vaccins.« Seulement 25 doses ont été administrées dans un des pays au revenu le plus bas. Pas 25 millions, pas 25.000, juste 25 », a déploré le directeur général de l’OMS en janvier 2021. « Le nationalisme vaccinal, où une poignée de nations se sont taillé la part du lion, est moralement indéfendable et se révèle une stratégie de santé publique inefficace contre un virus respiratoire qui mute rapidement et devient de plus en plus efficace pour se transmettre d’homme à homme ».Quelques chiffres éloquents. Au Cameroun, seulement 1,4 % de la population a reçu au moins une dose. La proportion est d’un peu plus de 5,5 % en Angola. Et elle ne dépasse pas 0,35 % en Haïti. Le continent africain a reçu jusqu’à présent 563 millions de doses et 60 % ont été administrées. Si huit pays ont atteint le taux de couverture vaccinale de 40 % fixé pour 2021, seulement un peu plus de 10 % des adultes du continent sont totalement vaccinés. Les populations les plus à risque (personnel de santé, personnes âgées ou présentant des facteurs de comorbidité) sont loin d’avoir obtenu leurs injections.
Un passeport pour une autre démocratie
En marge des critiques formulées sur la gestion sanitaire et des contre-arguments avancés concernant la stratégie vaccinale, il est un moyen technologique qui aurait dû éveiller l’attention citoyenne. Mais, comme tout gadget, la facilité d’usage et la praticité affichée du passe sanitaire/vaccinal rayent sans plus de développement toute observation et analyse sur les conséquences qu’il pourrait faire peser. Le passe n’ayant pas d’impact positif sur la crise sanitaire (contaminations, transmissions), en quoi devrait-il perdurer ? À plus ou moins long terme, qui gagnera du ‘nouveau libéralisme autoritaire’ ou de la ‘démocratie sanitaire’ ?
Rappelons que les vaccins ne bénéficient pour l’heure que d’une autorisation de mise sur le marché temporaire (procédure d’urgence), si bien que rares sont les gouvernements qui prendraient le risque juridique de rendre ces nouveaux médicaments obligatoires, seule l’incitation forte restant privilégiée dans ce contexte. La mise en place du passe est devenue la pierre angulaire de la politique française, visant à limiter la propagation du virus.« Les mailles doivent se resserrer pour garantir que les lieux qui reçoivent du public sont indemnes de gens potentiellement contagieux », comme le compte-rendu officiel de la réunion de la commission des Lois du 30 décembre 2021 le clamait encore de façon péremptoireDepuis juillet 2021 et après différentes formules, cette solution annoncée comme temporaire lors de sa présentation aura clairement échoué à endiguer la syndémie. Le passe n’aura pas empêché que 200 000 à 500 000 personnes par jour soient testées positives, une situation que personne ne peut décemment reprocher aux seuls non vaccinés. Il n’aura permis aucune inflexion probante des chiffres, ne procure finalement qu’un sentiment de sécurité sanitaire au lieu d’avoir eu quelconque effet bénéfique : la France ne fait pas exception, l’impact de l’application sur la propagation pandémique est négligeable, voire nul. Et certains chercheurs du CNRS le rappelaient dès avril 2020 : une application ne saurait remplacer une véritable politique de santé publique.
« D'un point de vue épidémiologique, médical, c'est clairement une erreur. […] On voit bien que le vaccin n'empêche pas la circulation du virus en population générale, on en a la constatation tous les jours. […] C'est un marqueur d'affichage et surtout de clivage, [mais ce n'est] ni de la médecine, ni de la santé publique. Je constate que le virus Omicron est incontrôlable en population en général, dans les écoles, les collèges, les lycées », a pointé le professeur Eric Caumes, chef de service en maladies infectieuses à la Pitié-SalpêtrièreDans sa cécité, il n’y aura eu que le gouvernement pour croire en la pertinence de sa mesure, la prorogeant sans plus de formalité ni plus d’étude d’impact, la méthode Coué se substituant aux exigences de bonne gouvernance : "le bilan qui peut être dressé […] montre que la mise en œuvre du passe sanitaire, combinée au déploiement de la campagne de vaccination, a fonctionné […] en limitant les risques de propagation du virus dans un contexte épidémique défavorable". Outillé de cette application, l’exécutif reste arc-bouté sur sa conviction de préserver la santé de l’ordre public, à défaut de santé publique en ordre : certains établissent une "corrélation proportionnelle entre degré de contrainte exercé par le [pouvoir] sur la population et fragilité de ses infrastructures de base". Après le tollé d’une vaccination obligatoire projetée puis abandonnée, le nouvel objectif (presque) caché de ce QR code institutionnalisant une vie normale sous conditions est assumé : inciter à la vaccination du plus grand nombre. Du très grand nombre. L’inefficacité sur le plan de la santé publique le disputant à son incongruité démocratique, les effets collatéraux sont à regretter. Comme le notent certains, le passe sanitaire aura institué profondément et longuement un recours décisionnel numérique, automatique (fatal ?). La Commission Nationale de l’Informatique et des Libertés (CNIL) en exprimera ses craintes que :
« le risque d’accoutumance et de banalisation de tels dispositifs attentatoires à la vie privée et de glissement, à l’avenir, et potentiellement pour d’autres considérations, vers une société où de tels contrôles deviendraient la norme et non l’exception. [En décembre 2021, la CNIL réitérera] ses alertes afin qu’une vigilance particulière soit accordée vis-à-vis de la tentation du "solutionnisme technologique". [Elle rappellera] que la multiplication des dispositifs numériques mis en œuvre dans le cadre de la gestion de l'épidémie rend absolument nécessaire une évaluation quantifiée et objective de leur efficacité dans la contribution à la lutte contre la Covid-19, ce qu'elle a [effectué] à de nombreuses reprises depuis le début de l'épidémie, afin de s'assurer que le recours à ces dispositifs prendra fin dès que cette nécessité aura disparu. [Elle] regrette qu’à ce jour, les études et évaluations demandées de façon réitérée ne lui aient pas été transmises ».Voilà un point qui dépasse la seule gestion sanitaire. Il ne faut jamais oublier qu’une technologie (une technique) n’est pas neutre : elle structure des formes de pouvoir, comme le détaillait avec justesse Jacques Ellul, entre autres. Les conséquences directes pourraient être objectivées par l’observation de la situation en Chine : par là-bas, les mesures ont mené à la délivrance de points sociaux. En France, nous n’en sommes pas là, mais la seule culpabilisation de chacun se fait au détriment de stratégies collectives efficaces. L’avenir sera technologique ou ne sera pas, comme le veut l’augure, cette crise sanitaire se révélant un bel effet d’aubaine, précipitant une normalisation de l’atteinte à l’intégrité physique des individus. La praticité des applications a toujours été privilégiée à la réflexion à tenir sur les conséquences des moyens déployés, techniques ici en l’occurrence. Perfectible technique.
« Sur les six dernières années, la France en aura passé la moitié en “état d’urgence” au point que nous pouvons nous demander si nous vivons perpétuellement en crise ou si ce cadre juridique est en voie de devenir un mode de gouvernement banalisé », s’inquiète le Conseil d’Etat (CE) lui-même dans son étude annuelle de 2021En sera-t-il de même de la perpétuation de cet outil numérique qui serait activé une autre fois pour telle ou telle raison forcément impérieuse ? Il n’y aurait pourtant rien à redouter d’une situation inusitée que le Conseil d’Etat aura visée si souvent du haut de sa stature juridictionnelle la plus haute. Le CE veille : satisfaisait tout d’abord en juillet 2021 que le passe soit limité dans le temps, sans porter une trop grande atteinte aux libertés (le décret ne vise pas "l’objectif qui consisterait à inciter les personnes concernées à se faire vacciner"), estimant fin décembre 2021 que ledit passe sanitaire en cours de requalification en passe vaccinal ne porte toujours pas une grande atteinte aux libertés, avalisant finalement l’objectif d'inciter les non-vaccinés à se faire vacciner selon le principe constitutionnel de protection de la santé… Souvent Droit varie ? Voilà donc le CE validant l’objectif de réduction de la propagation virale dont tout démontre qu'elle n'est jamais contrainte par une quelconque mesure, épousant le principe illusoire d’une vaccination collective comme seul moyen de sortir de la crise sanitaire et acceptant implicitement qu’un médicament fasse action plus efficiente que le système immunitaire qu’il est simplement voué à stimuler. Des mouvements chaotiques de la chose juridique, l’inquiétude citoyenne gagne de voir une démocratie si facilement dénaturée, malgré et avec l’assentiment du Conseil d’Etat même. Ce passe sanitaire aura créé un précédent qui pourra être invoqué à chaque crise écologique ou sanitaire, même en l’absence de preuves de son utilité (à l’opposé du principe d’"evidence-based medecine", la médecine fondée sur des données probantes, des faits). Une fois tous les Français vaccinés, sur quels autres critères ‘moraux’ irons-nous faire le tri, parmi les citoyens, de situations individuelles à risque (obésité, tabagisme, alcoolisme…) ? Les critiques ne filtrent pas, trop impatients que nous avons été de rejoindre les terrasses des cafés plutôt que de nous alarmer de nos renoncements (démocratiques, sociétaux, sociaux, citoyens, relationnels…). Cette menace sanitaire et les autres à venir justifieraient-elles que nous apprenions progressivement à consentir à des compromis qui videraient la vie démocratique chaque fois un peu plus et imperceptiblement des valeurs qui la constituent ?
Irresponsables, mais pas coupables
La stratégie vaccinale rejette la prise en compte des guérisons d’infectés non vaccinés, ne considère que le seul vaccin comme rempart à la Covid-19. Maladie que le système immunitaire est pourtant seul à combattre, quand il est bien fonctionnel (chez les jeunes sans comorbidité) et suffisamment stimulé par lesdits vaccins (chez les personnes âgées et à risques). Pire, les non vaccinés, infectés et guéris sans complication avérée sont considérés pestiférés au lieu d'être intégrés à la stratégie de santé publique.
La confusion est totale entre anti-vaccinalistes (les antivax) et non vaccinés guéris. Chacun tente d’étiqueter cette masse protéiforme qu'est le groupe des "non vaccinés", sans guère de succès et de réponse complète : un non vacciné n’est pas inéluctablement non immunisé. Voilà une partie de l’illégitimité de la situation. Il ne serait pas seulement et trop simplement question de ‘liberté’ de se faire ou non vacciner, mais bien plutôt de demande de prise en compte de l’immunisation naturelle. La transmission n’étant pas stoppée, à peine amoindrie dans le cas du variant Omicron, rien ne permet de considérer que le vaccin ait un avantage supérieur pour un individu (souvent jeune, sans comorbidité…) n’ayant pas contracté de signes cliniques inquiétants lors de sa primo-infection : en dehors des asymptomatiques, les symptômes se seront limités à une toux, des maux de tête, un syndrome grippal ou une forme d’angine. Au reste, qui serait responsable de la diffusion rapide des variants depuis des mois, si ce n’étaient des individus vaccinés, dotés du passe sanitaire de rigueur leur permettant d’accéder aux avions, aux trains, aux bars et autres salles festives... ? Sur quelle(s) base(s) sérieuse(s) serait donc tenue pour irresponsable telle catégorie d’individus plutôt que telle autre ? En prenant en compte tous les éléments retranscrits dans cet article : aucune. Bientôt, fort d’une littératie restée indigente, sont-ce les immunodéprimés, ces nids à variants, qui seront persécutés à leur tour ? Le risque d’hospitalisation des non vaccinés croît avec l’âge jusqu’à la tranche des 60/79 ans. Pour les entrées en soins critiques, ce risque d’hospitalisation est maximal pour cette dernière tranche d’âge et il est le double du risque moyen des non vaccinés tous âges confondus. Le risque d’hospitalisation conventionnelle est en effet trois fois plus élevé pour les plus âgés que pour la moyenne des non vaccinés.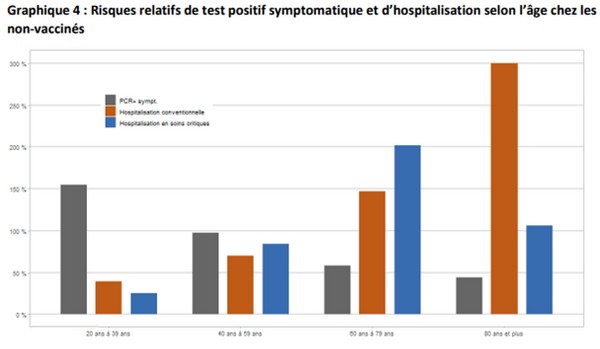
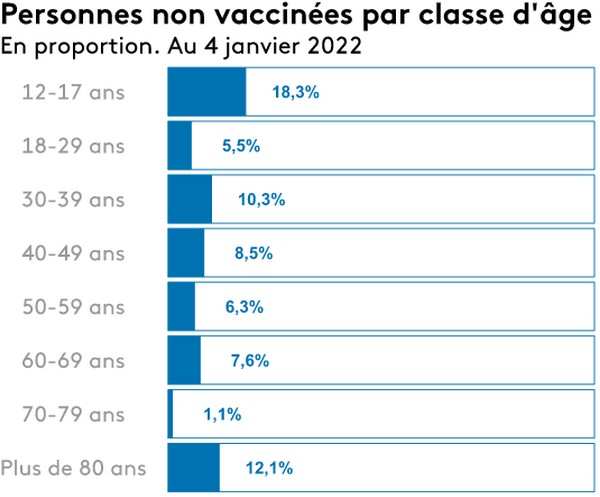
Les irresponsables originels
Nous sommes tous responsables de la multiplication des pandémies, totalement irresponsables de notre propension mondiale à phagocyter toute la nature sans en mesurer les impacts écosystémiques et conséquences sanitaires. Une partie d’entre nous est irresponsable du pouvoir qu’ils se confèrent, de la technicité dont ils se sentent faussement maîtres pour jouer les apprentis sorciers, à rendre des virus plus contagieux et mortels.
S’il y a un bien un sous-dossier presque en sa totalité disparu des radars médiatiques, c’est celui de l’origine du virus Sars-Cov-2. Pourtant, de nouveaux éléments existent et méritent d’être relayés. De prime abord, rappelons que parmi l'origine de la plupart des maladies infectieuses récemment apparues chez l'homme pouvant être attribuées aux animaux sauvages, la Covid-19 pourrait faire partie du milliard de ces "infections zoonotiques" qui se manifestent chaque année, de celles qui provoquent tout de même des millions de décès sans guère d’attention particulière de la part de la population ni plus de publicité journalistique (65 % des maladies infectieuses émergentes sont des zoonoses, 72 % trouvent leur origine dans le monde sauvage). Ces mécanismes d’émergence de pathogènes, via une transmission de l’animal à l’Homme, largement majoritaire, avaient été plébiscités par une grande partie de la communauté scientifique (et en notre premier article également) : déforestations, urbanisations, perte de biodiversité… tout concourt à favoriser les zoonoses et l’époque est à l’épidémie de pandémies. Mais voilà, deux années après les débuts de cette crise sanitaire internationale, il faut admettre que l’hôte intermédiaire et le virus proximal du Sars-Cov-2 (un virus ayant une identité génétique suffisamment proche pour en être le parent) n’ont toujours pas été identifiés. Si bien que certains avancent dorénavant distinctement une origine par contamination dans un laboratoire. Alors, une fuite de laboratoire est-elle possible ? L’hypothèse, un temps classée dans les théories complotistes, n’est pas farfelue et s’appuie sur de nombreux arguments ; elle vaut d’être explorée, étudiée malgré des interrogations encore saillantes et demeurant non résolues. Depuis des dizaines d’années, de nombreux laboratoires séquencent des centaines de virus, développent des méthodes expérimentales pour les cultiver afin d’en identifier des coronavirus pathogènes pour notre espèce, d’en comprendre les mécanismes de franchissement des barrières spécistes et de tenter de les surveiller cependant que des vaccins sont cherchés dans l’éventualité d’une dissémination virale mondiale. Rien que de très noble. Malheureusement, cela ne se limite pas à la collecte, l’étude observationnelle et la surveillance. Il est une habitude nouvelle en recherche : des expériences permettent d’accélérer les processus d’évolution des virus naturels, via des ‘gains de fonction’. Cette technique crée des virus chimériques avec des domaines fonctionnels non existants naturellement à leur surface (via des outils considérablement aisés d'utilisation et performants). Non sans un risque potentiel croissant d’échappement (la fuite immunitaire explicitée plus haut), non sans accidents de contamination malgré les sécurités attendues comme drastiques pour encadrer les laboratoires manipulant de tels dangers respiratoires. Les laboratoires de ce type manipulant des coronavirus à toutes fins de les rendre plus performants, plus contagieux, plus dangereux, ne manquent pas : en France (Institut Pasteur), aux Pays-Bas, aux Etats-Unis…, il s’agit d’y observer les modifications génétiques permettant de favoriser l’infiltration des cellules humaines. C’est qu’entre temps, l’épidémie de Sras de 2004 aura apeuré les gouvernements : USA, Chine et France s’unissent alors pour lancer un projet afin de repérer en amont les virus les plus dangereux et d'apprendre d’eux. Une position défendue de longue date par le Dr Anthony Faucy, ci-devant haut responsable des maladies infectieuses aux Etats-Unis et conseiller spécial à la santé de nombreux présidents Américains successifs. Selon ce dernier, "ce risque vaut d’être pris car des informations importantes peuvent provenir d’un virus potentiellement dangereux généré en laboratoire". Ces expérimentations ont toujours perduré, malgré l’avertissement de nombreux scientifiques augurant de graves dangers, non sans fondement. En termes de biosécurité, la principale cause des expositions des travailleurs de laboratoire aux agents pathogènes est l’erreur humaine, comme dans beaucoup de secteurs sensibles. Entre 2009 et 2015, ce ne sont pas moins de 740 rapports d’incident qui auront été relevés : de la piqûre d’aiguille de seringue à la morsure d’animaux infectés, du non-respect de procédure de sécurité à l’incompétence. Les exemples du virus de Marburg propagé dans trois laboratoires différents dans les années 1960, du virus Sras échappé de laboratoires tawaïnais en 2002 et chinois en 2004, de l’origine de la pandémie de grippe H1N1 de 1977 (et bien d’autres) rappellent que les cas avérés existent et que par chance les conséquences ont jusqu’à maintenant été circonscrites. En 2011, des mutations volontairement opérées sur H5N1avaient d’ailleurs créé un scandale : c’est que ce redoutable virus de grippe aviaire, pouvant provoquer une létalité de 50%, se trouvait fortement transmissible entre mammifères, Homme compris donc. Sans complotisme aucun, il est admis que la majorité des accidents graves de ce genre sont ignorés par des médias. Cornelius Castoriadis aura révélé la préparation en URSS (1979) d'armes bactériologiques, des cultures virales s’échappant et engendrant des morts par milliers à la suite de deux accidents considérables à Novossibirsk et à Sverdlovsk. Un secret gardé strictement, même en pleine tourmente, qui n’est donc pas si inhabituel. Il n’est même pas besoin de tels faits. De manière générale, la traque des virus expose et les travaux de capture et de prélèvement d'échantillons biologiques sur des animaux sont par nature salissants et dangereux : il n’est pas rare de recevoir de l'urine ou des excréments évacués en aérosol (une fine patine d'aérosols chargés de virus), de souiller des parties vestimentaires de matières fécales et mal désinfectées, mais aussi d’encourir le risque de se contaminer directement par le sang de chauve-souris, de manquer de se faire griffer, gratter ou mordre pendant une collecte... La chasse au virus en elle-même est alors particulièrement périlleuse, conjuguée à la dangerosité de certaines zones reculées où doivent se rendre les scientifiques, au transport des échantillons au laboratoire ou/et entre unités de recherche qui multiplie la probabilité d’une erreur (accident du moyen de transport, etc.). [embed]https://www.youtube.com/watch?feature=emb_logo&v=ovnUyTRMERI&app=desktop[/embed] Plus les scientifiques travaillent sur les virus, plus il faut construire des laboratoires pour les étudier, et plus les risques de fuite ou d’accident augmentent. Ensuite, la simple reproduction du virus en laboratoire, sa multiplication à des fins d'évaluation de pathogénicité ou d'analyse de sa constitution génétique comportent un nouveau palier de dangers (cela implique la fabrication de volumes viraux plus conséquents que les simples volumes trouvés dans une chauve-souris). Les réglementations de sécurité supposées suffisamment strictes en vigueur essaient de faire tendre le risque vers zéro, horizon totalement illusoire. Classés de 1 à 4 en fonction des mesures prises pour éviter toute contamination, toute fuite, les laboratoires conservent des agents pathogènes [P] également classés en fonction de leur nocivité, soit de 1 à 4. Les laboratoires sont conséquemment munis qui d’enceintes de biosécurité et d’équipements de protection individuelle, qui de confinement personnalisé, de combinaisons à pression positive, de systèmes de ventilation dédiés sans recirculation, d’incinérateurs d'eaux usées... Des mesures de biosécurité, parfois hautement spécifiques pour les installations BSL-4 qui accueillent les agents pathogènes les plus mortels et les plus dangereux sur Terre (Ebola, Marburg). Seulement, une grande partie du travail sur les coronavirus de chauve-souris semble avoir eu lieu dans les nombreux laboratoires BSL-3 voire BSL-2 (dont certains situés à Wuhan) de bien moindre degré de sécurité. Compte tenu des nombreuses voies par lesquelles la recherche sur les virus peut provoquer une catastrophe, assurer une sécurité mondiale nécessite de garder un œil attentif et constant sur l'équipement, les pratiques de recherche et toute personne qui est en contact avec des échantillons biologiques sur le terrain et en laboratoire. Une surveillance intenable en pratique. Nous vous l’indiquions, des risques sont dans un second temps maximisés par la recherche par "gain de fonction", largement privilégiée ces dernières années : il s’agit pour les chercheurs de modifier les virus pour les rendre plus infectieux ou pathogènes qu’ils ne sont originellement. Justement, l’Institut de virologie de Wuhan (WIV) a créé des versions mutantes de coronavirus de chauve-souris qui étaient à la fois plus transmissibles et plus virulentes que les virus d'origine (la gravité de l'infection était suivie grâce à la capacité volontairement augmentée des coronavirus de chauve-souris à utiliser des récepteurs humains). Ces protocoles manipulatoires à base de gains de fonction sont donc pointés de l’index interrogateur, voire accusateur. Premier point remettant en cause l’origine naturelle du Sars-Cov-2 : les spécialistes de zoonoses savent parfaitement que si un virus émerge dans la faune sauvage, il ne se transmettra pas d’homme à homme directement. S’il est fréquent que des gens soient contaminés par des animaux sauvages, il faut un certain nombre d’allers-retours entre les hommes et les animaux pour permettre cette adaptation, ce qui explique que les zoonoses passent généralement par des animaux d’élevage qui facilitent ces contacts répétés. Ces traces n’ont jusqu’à maintenant toujours pas été retrouvées. Ensuite, la composition du virus Saras-Cov-2 soulève un argument technique et peut éclairer un peu mieux la piste de fuite laborantine. Comme tout coronavirus, chacun aura retenu qu’il est recouvert de protéines Spike (S). En plus d’un domaine de liaison optimal surprenant, la protéine S de Sars-Cov-2 a ici la particularité de posséder un site de clivage à la furine, une manière spécifique de faciliter la fusion avec une membrane cellulaire humaine pour y débuter l’infection (multiplication du matériel génétique, fabrication de nouveaux virus, etc., aussi bien dans les cellules du système respiratoire que digestif, mais aussi cardiaques, nerveuses...). Ce site de clivage s’avère donc assez exceptionnel dans cette espèce de virus à couronne. Pour ne rien arranger à la suspicion, Sars-Cov-2 possède un domaine de liaison aux récepteurs cellulaires (RBD), très stable et s’avérant plus adapté au récepteur Ace2 humain qu’à ceux de tout hôte intermédiaire envisagé (même du pangolin). Ces trois particularités fonctionnelles réunies en un tel coronavirus sont inhabituelles. Leur combinaison en un même virus étonne. La création artificielle prend alors toute sa dimension probable. Justement (malheureusement ?), la création de chimères agrémentés d’un RBD adapté à l’Homme et d’un site de clivage à la furine est devenue habituelle pour de nombreux chercheurs. Autant dire que le danger est aux portes des sas de sécurité de nombreux laboratoires. Malgré tous ces éléments, et faisant ostensiblement abstraction des bases de la réflexion scientifique (raisonnement par hypothèses, confirmation et réfutation par preuves…), la fuite de laboratoire aura tout de même été totalement réfutée, contre toute attente, et très tôt. Un pan d’investigation occulté, non sans quelque conflit d’intérêt sous-jacent qui n’arrange rien à l’affaire : il y est question de l’appui financier de l’association internationale EcoHealth Alliance au WIV, du rôle prépondérant de son patron Peter Daszak et par ailleurs premier expert du groupe ayant ‘enquêté’ sur place pour le compte de l’OMS en Chine… Ces recherches ont été largement financées par le gouvernement américain et les financements alloués pour la recherche ont été accordés dans les domaines de la santé ou de l'écologie, mais aussi de la prévention de la guerre biologique, du bioterrorisme. Dans ce genre de domaine sensible, la recherche militaire n’est jamais très loin afin d'en suivre toutes les prometteuses avancées et perspectives nouvelles favorables aux terrains de ses conflits. La Defense Advanced Research Projects Agency (DARPA, une branche de recherche du Pentagone) n’a pas tardé à s’intéresser à plusieurs domaines de recherche risqués sur la question des virus, de la lutte contre les épidémies virales, et de la transmission virale de l’animal à l’homme. C’était par exemple l’objet du programme Preempt (Preventing Emerging Pathologic Threat) lancé en 2017, avec l’objectif de se préparer à la lutte contre une épidémie proche de celle du coronavirus survenue en 2019 depuis la Chine :« Preempt s’appuie sur les récentes avancées dans la compréhension des interactions génétiques des agents hôtes et dans les mécanismes d’adaptation entre espèces, dans la construction d’outils analytiques pour prédire quelles espèces pourraient transmettre des agents potentiellement pathogènes aux humains, et des possibilités nouvelles de prédire les “lieux chauds” où ce saut de l’animal à l’homme est vraisemblable ».La mise au point de vaccins aérosols (vaccins autoporteurs) qui permettrait d’empêcher la circulation des éléments pathogènes parmi les espèces animales a été programmée dans un autre projet : Defuse.

« Nous ne pouvons pas prédire si quelque chose surviendra naturellement, ni quand ou où il pourrait apparaître. Compte tenu de ces incertitudes, des informations importantes peuvent provenir de la génération d'un virus potentiellement dangereux en laboratoire », aura justifié Anthony Fauci, chef de l'Institut national des allergies et des maladies infectieusesUne recherche menée par des apprentis sorciers sur des virus devenus très pathogènes et s’avérant être un danger immédiat pour la sécurité mondiale (apparemment, l'augmentation de la pathogénicité ou de l'infectiosité n’était pas à ce point prévue, les chimères se développant 10 000 fois mieux que le virus naturel, rendant plus malades les souris humanisées), une enquête coopérante de l’OMS bâclée, des éléments biotechnologiques troublants, la dissimulation par Fauci des détails des recherches financées par le gouvernement et qu’il aura validées… toutes ces compromissions auront participé à donner une consistance aux mouvements conspirationnistes, sans éclairer le mystère resté entier. Hormis le FBI, une enquête scrupuleuse, éminemment salutaire, devrait être menée pour prévenir tout nouvel accident de manipulation ou toute résurgence naturelle. Mais en définitive, les éventuels bénéfices à tirer de ces recherches valent-ils les risques potentiels encourus et inhérents à de telles manipulations ? Quand bien même, ce type d’études n’est-il pas vain ? Il existerait entre 631 000 à 827 000 virus non découverts circulant chez les oiseaux et les mammifères capables d'infecter les humains, que des programmes rêvent utopiquement de rassembler (à titre comparatif pour juger de l’étendue de la tâche, nous ne connaissons que 12000 espèces de fourmis tandis que des milliers sont encore à découvrir). Autant dire que l’objectif est inatteignable puisque nous n’en sommes qu’à 5000 virus identifiés à ce jour… Un si grand nombre de virus potentiellement dangereux n’ayant pas encore infecté les humains rend en attendant peu probable qu'un catalogue de l'univers viral puisse aider un jour à créer des contre-mesures pour traiter et prévenir la propagation des nouvelles maladies. Empêcher une seule pandémie par cette stratégie est voué à l’échec aux dires de nombreux virologues. In fine, quelle pertinence (déontologie ?) résiderait dans la création d’un vaccin correspondant à une maladie qui n'a encore infecté aucun humain et dont rien ne permet de prédire la survenue ? Quelle efficacité vaccinale prétendre atteindre pour contrer un virus fabriqué à l’évolution virale rapide et à la létalité importante ? L’inaptitude de la communauté scientifique à avoir anticipé la moindre variante du Sars-Cov-2 semble démontrer par l’exemple l’échec d’une telle entreprise. Quel que soit le scénario réellement à l'origine de la pandémie, ce débat doit permettre la mise en lumière d’un fait essentiel : les recherches en virologie constituent un risque structurel. La collecte, le transport et le stockage de virus, ainsi que les expérimentations ne se font jamais dans des conditions de sécurité garantissant le risque zéro. Non contents de prendre des risques inconsidérés en manipulant des virus, les rendant plus virulents pour en préparer les remèdes, certains scientifiques vont plus loin dans l’expérimentation, tels des apprentis sorciers, pétris de certitudes de leur maîtrise technicienne :
« un article de deux biologistes de l’université de l’Idaho […] explique cette stratégie [d’inoculation de vaccins autopropagateurs servant à se prémunir de zoonoses] et annonce que ‘nous sommes maintenant sur le point de commencer à développer des vaccins auto-disséminés ciblant un large éventail d’agents pathogènes humains’. […] Des scientifiques envisagent très sérieusement de lâcher dans la nature des virus-vaccins, en s’attachant naturellement à ‘minimiser le risque de conséquences involontaires », comme s’en terrifie Brice Perrier.Ce genre de risques de pandémie due à un incident involontaire ou à un acte délibéré a déjà fait l’objet d’un débat de la communauté : en 1974, onze biologistes américains avaient lancé un appel invitant tous leurs collègues à un moratoire dans le domaine du génie génétique. Entre 2014 et 2017, les États-Unis avaient même décrété un moratoire sur les expériences de gain de fonctions (GOF), ce que certains chercheurs réclament à nouveau aujourd’hui compte tenu de l’intérêt scientifique jugé finalement très limité et du danger de la confection de matériels biologiques à double usage (dual). Cette nouvelle perspective d’outil militaire n’est en effet pas pour rassurer : maintenant que l’industrie pharmaceutique a démontré grandeur nature sa réactivité pour produire en masse et rapidement des vaccins correspondants adéquats, l’idée que des pays confectionnent des virus mortels largement contagieux et un antidote dans le même temps pour ses propres population et soldats est une crainte forte prononcée par le directeur de recherche au CNRS Bruno Canard. Créer des virus dangereux en laboratoire est un mauvais moyen de se prémunir contre de futures pandémies selon l’écologue Serge Morand (cité par Brice Perrier dans son livre enquête) :
« [la meilleure protection face aux zoonoses,] c’est le maintien de la biodiversité, plutôt que les changements d’usage des terres, des territoires. L’effort doit porter sur la protection de l’environnement, la santé des animaux, sauvages et d’élevages, et le suivi des Hommes évoluant dans les communautés où le contact peut se faire afin de comprendre les scénarios d’émergence et de cristallisation d’une épidémie avant d’arriver à une crise sanitaire. Avec bien sûr des enquêtes sur les élevages et dans les villages où ces contacts existent pour voir si les débordements zoonotiques sont fréquents ou pas ».L’idée ne serait pas de détecter un maximum de virus mais d’observer les effets de la transmission entre les animaux hôtes et les communautés autochtones. Loin des solutions technicistes que d’aucuns jugent à l'origine de tous nos problèmes.
Un embrouillamini éclairant
Nous allons libérer vos neurones dans quelques minutes. En espérant avoir su susciter quelque interrogation propre à éveiller curiosité et émancipation. La fabrique de la connaissance par le dissensus, la rationalité partagée sont la base académique de la pensée scientifique, certainement pas l’orthodoxie consensuelle qui est imposée politiquement et médiatiquement depuis ces deux dernières années.
Est-il encore permis de poser des questions ? Est-il permis de se réclamner d’un esprit critique sans courroucer son interlocuteur ? Tout citoyen y est autorisé, implicitement. Mais rien n’est moins sûr quand il s’agit du dossier Covid : une qualification complotiste est systématiquement adressée à qui oserait faire droit de ce qui constitue pourtant la raison d’être citoyenne. Le questionnement est sain, seule la manière d’y répondre compte ; la méthode employée pour élaborer ses certitudes permet de distinguer entre complotisme et esprit critique. En l’espèce, nous avons tenté d’éclairer quelques zones grises, de nuancer ce qui apparaît pour des évidences sur les plateaux télévisuels afin d’aiguiser les réflexions de chacun, quitte à laisser encore perdurer quelques flous, faute de réponses probantes existantes. Les pandémies comme celle du Covid-19 font partie des nombreuses menaces auxquelles la civilisation, désormais mondialisée, s’expose elle-même inéluctablement.« À l’instar de la rougeole, la maladie du Covid-19 est causée par un virus qui semble principalement se transmettre par des gouttelettes expulsées lors de toux ou d’éternuements. La transmission par voie respiratoire nécessite généralement un contact étroit et des espaces populeux. Les humains vivant plus près les uns des autres que jamais auparavant, il n’a jamais été aussi facile pour les agents pathogènes de relever ce défi consistant à sauter d’un hôte à un autre […]. Si l’histoire de la “civilisation” est l’histoire de ces sociétés capables de construire de grandes villes, alors l’histoire de la civilisation est synonyme d’une période au cours de laquelle un primate astucieux a commencé à collecter un nombre étrange de virus sautant d’un poumon à l’autre qui, autrement, seraient rapidement tombés dans l’oubli. Si l’on considère les 300 000 ans qui constituent l’histoire de l’humanité, la plupart des virus respiratoires connus se sont établis dans les populations humaines au cours du dernier 1% de cette période. L’arbre généalogique du virus de la rougeole, par exemple, est éloquent : il révèle que la rougeole actuelle est issue d’une maladie des rongeurs qui s’est propagée au bétail, puis à l’homme. […] La rougeole a divergé de la peste bovine, un virus bovin aujourd’hui disparu qui est son plus proche parent, à la fin du premier millénaire avant Jésus-Christ. Cette estimation correspond presque exactement au moment de l’histoire de l’humanité où les plus grandes villes ont dépassé “l’effectif critique de population” nécessaire à [sa] prolifération. L’un des virus respiratoires les plus dangereux et les plus distinctement humains est apparu avec l’essor de la civilisation elle-même », commente Kyle Harper, professeur d’histoire ancienne (Université de l’Oklahoma)L’association entre concentration démographique (l’effet civilisationnel) et propension aux infections est donc connue de longue date. La longueur de la liste des maladies partagées avec les animaux domestiques et les hommes est déjà impressionnante (26 maladies avec les poules, 32 avec les rats et les souris, 35 avec les chevaux, 42 avec les cochons, 46 avec les moutons et les chèvres, 40 avec les bovins, 65 avec les chiens…). Ce processus continue encore aujourd’hui, multiplié par les vecteurs, amplifié par nos pratiques mondialisées. Et nos modes de vie, de consommation, de production auront décuplé ces potentiels viraux. [embed]https://vimeo.com/657027601/8342dacf0e[/embed] (bande annonce de ‘La fabrique des pandémies’, de Marie-Monique Robin) Point folklorique : cette évolution concomitante explique sans doute que 8% de notre ADN contient des traces de matériel génétique (séquences) transmises par des virus tout au long de notre histoire de Sapiens. Le Sars-Cov-2 est-il d’origine naturelle avec son corollaire de nuisances humaines ? D’origine accidentelle à la suite d’une expérience qui n’aurait jamais dû fuiter ? Peu importe. Cette épidémie de pandémies à venir interroge sur notre capacité à les contrer sans discontinuer. Quelle sera la situation mondiale face à un virus aussi contagieux et plus létal (la grippe aviaire est maitrisée par exemple actuellement par des solutions assez expéditives) ? De quelles prétentions devons-nous encore faire expériences avant que de retrouver humilité, simplicité, voire sobriété ? Dans nos modes de vie. Dans le cadre de nos recherches scientifiques. En attendant l’accomplissement d’un épanouissement humain équilibré au sein de nos écosystèmes, nous devons résoudre la crise que nous avons engendrée. Après deux années, où les évaluations de cette politique de santé publique ont-elles été publiées ? Quel bilan pourrait nous convaincre du bien-fondé de la méthode appliquée depuis des mois ?
« Le Covid-19 n’est exceptionnel ni par son infectiosité ni par sa létalité. [...] Le caractère unique de la situation actuelle ne tient donc pas tant à la maladie elle-même qu’à la réponse qui lui a été apportée », conclut également Didier Fassin, directeur d’études à l’EHESSCette fuite en avant s’inscrit depuis plusieurs mois dans une volonté de vaccination collective, au détriment d’une immunité naturelle déjà acquise par des millions de citoyens. Mais comment éviter que les personnes à risques soient victimes de prochaines syndémies ? Que nos gouvernements n’interviennent-ils pas pour améliorer l’immunité de leur population respective en favorisant des écosystèmes débarassés d'une toxicité sans cesse croissante, en luttant contre les causes de comorbidités et maladies chroniques que sont le cancer, le diabète, l’obésité, les maladies cardio-vasculaires et rénales ? Notre système de santé ne devrait-il prendre pour partie exemple sur celui de Cuba, contraint à une efficacité la meilleure ? Parallèlement, quel sera notre avenir sous la Covid ? La disparition totale spontanée du virus n’est pas présagée, la circulation et la distribution du virus étant trop intense (cette notion de ‘suicide évolutif’ existe lorsqu’une population évolue dans une direction qui la conduit à l’extinction). L'élimination locale du virus est une mesure trop ponctuelle et contraignante (forte couverture vaccinale et/ou maintien de mesures de restriction strictes dans le temps tels les contrôle des frontières, la quarantaine stricte dès l'apparition d'un foyer de contaminations, etc.), difficilement atteignable à moyen et long terme. Les signes de l’omniprésence de ce virus sont nombreux, sa diversité biologique lui offre une réserve de mutations et de trajectoires évolutives de plus en plus importante (à l’instar de la grippe saisonnière continuant à muter continuellement sans montrer le moindre signe de ralentissement). Si bien qu’un échappement immunitaire est un scénario envisageable mais l'idée qu'une telle catastrophe soit de l’ordre du probable est honnie. Enfin, le scénario futur privilégié actuellement est celui d’une cohabitation avec le virus. Nous assisterions au passage d’une pandémie à une endémie, ce qui ne serait pas exceptionnel (nous pouvons nous référer à la grippe de 1918 passée d’un taux de létalité de 10/20% à 0,1% aujourd’hui via ses souches descendantes). Cette endémicité croissante conférée par des infection naturelle et vaccination suffisante ressemblerait peu ou prou à celle de la grippe saisonnière et de certains rhumes dont les taux de létalité stables (mais non nuls) sont communément et socialement acceptés de longue date. Une telle endémo-épidémie, circulation à bas bruit permanente, n’empêcherait pas des pics épidémiques, avec son lot de létalités. Les foyers endémiques pourraient être des zones géographiques mais également les animaux (visons, chats, tigres, grands singes, belettes, lions… pourraient jouer le rôle de réservoirs au virus Sars-Cov-2, assurant sa circulation, mutant et réinfectant l’homme).
« Une maladie peut être endémique et à la fois répandue et mortelle. Le paludisme a tué plus de 600 000 personnes en 2020. Dix millions sont tombés malades de la tuberculose cette même année et 1,5 million en sont morts. Endémique ne signifie certainement pas que l'évolution a d'une manière ou d'une autre apprivoisé un agent pathogène pour que la vie revienne simplement à la ‘normale’ […]. Cela ne suggère pas non plus une stabilité garantie : il peut encore y avoir des vagues perturbatrices d'infections endémiques, comme on l'a vu avec l'épidémie de rougeole aux États-Unis en 2019 », précise avec éloquence le virologue évolutionniste Aris KatzourakisNombreux sont les scientifiques accordant à cette prévision de propagation large et continue les meilleures probabilités. Cette nouvelle maladie saisonnière pourra à terme être cataloguée comme cinquième coronavirus 'endémique' (les quatre autres ne développent pas d’immunité stable et durable non plus).Cela ne présage malheureusement rien de sa diffusion ni plus que des niveaux de morbidité, des taux de mortalité, des fréquences et intensités des vagues perturbatrices d'infections endémiques à venir. Bien malin qui pourra le dire avec certitude, notamment en matière de durabilité de l’immunité. À l’heure où nous écrivons ce dossier, l’introduction de la lignée sous-variante BA.2 pourrait déjà rebattre les certitudes. Dans cette future situation projetée, quelles suites seront données à tous nos gestes barrières ? Le gouvernement mettra-t-il fin à un état d’urgence sanitaire sans heurter les millions de citoyens qui auront accepté cette gestion bon gré mal gré, révélée finalement inopérante sur le virus ? Pour mieux se préparer à d’autres pandémies, quels erreurs, approximations, mensonges seront reconnus ? De ces réponses, entre autres, pourraient émerger une politique sanitaire et de santé publique basée sur la confiance. A travers cette expérience collective, du genre pragmatique et traumatisante, seule à même de marquer les esprits efficacement, le risque pandémique révèle notre vulnérabilité à bien d’autres menaces (sanitaires donc, mais également environnementales, géopolitiques, sociales…). Il faut craindre que la crise morale latente que chacun subodore pourrait se trouver plus incontrôlable et irréparable qu’une crise sanitaire. Sans doute faut-il s’inquiéter de la fragilité de nos pratiques juridiques et démocratiques, insatisfaisantes pour répondre aux défis qui nous attendent.
Lurinas
Lectures conseillées et site à consulter
- Le premier opus "La Covid et la tête pleine" de Lurinas publié par LaTéléLibre
- « Immunisés ? Un regard sur les vaccins », de Lise Barnéoud (éd. Premier Parallèle)
- « Sars-Cov-2, aux origines du mal », de Brice Perrier (éd. Belin)
- « Discours de la servitude volontaire », de Etienne de la Boétie (éd. Librio)
- « La catastrophe ou la vie. Pensées par temps de pandémie », de Jean-Pierre Dupuy (éd. Le Seuil)
- « Immunologie, aide-mémoire illustré », de David Male (éd. DeBoeck)
- « Emergence de maladies infectieuses, risques et enjeux de société », de Serge Morand (éd. Quae)
- « Médecins cubains, les armées de la paix », de Maïlys Khider (éd. LGM)
- Groupe Drastic, site d’insiders
Post-scriptum
Toutes les courbes ne parlent pas forcément de taux d’hospitalisations, d'admissions en soins critiques et autres statuts vaccinaux. Mais pourquoi donc certains problèmes font-ils l’objet de politiques publiques volontaristes (fussent-elles bancales dans le cas abordé ici) alors que d’autres, parfois plus importantes, souffrent d’un désintérêt persistant ?
Marqués que nous sommes par les conséquences humaines et sociales d’une pandémie endurée depuis deux années, il est sans doute encore temps d’analyser les derniers mois passés et de revenir sur les solutions de santé publique privilégiées et de critiquer les modes de gouvernance favorisées. La crise sanitaire est-elle devenue plus ample et plus létale ? Quel rôle joue notre système immunitaire dans cette stratégie vaccinale collective ? Pourquoi une fuite immunitaire du virus est-elle possible ? La balance bénéfice/risque est-elle favorable à tous ? Quelles améliorations tactiques permettraient d’améliorer notre gestion sanitaire ? Les origines du Sars-Cov-2 sont-elles enfin décelées ? Que craindre de méthodes contre-productives ?... Nous l’avions souligné dans notre premier opus : le temps de la raison n’est plus. Il n’est question que d’égoïsme des uns, d’idéologie des autres ayant favorisé la mortalité des plus fragiles dans un cas, accepté la soumission à une politique de santé publique coercitive et incohérente dans un autre. Sur fond d'une logique de chiffres parcellaires et de paramètres extrapolés à l’échelle nationale, d'une vision biaisée à l’échelle individuelle. Tout cela aura favorisé la polarisation (sur la base d’une pensée faussement homogène et consensuelle) au détriment de la nuance, de la pluralité et de l’analyse scientifique sereine. La froideur des statistiques et des faits scientifiques est malheureusement moins attrayante que les chaleureuses approches émotionnelles. Aucune solution binaire ne peut pourtant émerger d’un problème multifactoriel. À nouveau, cet article est une forme de petit livre. Il se situe par-delà les clivages et les réflexes sectaires ou sectorisés. Il essaie de fournir de nombreux éléments d’appréciations.Avertissement : comme Alexis de Tocqueville le théorisait, égalisation et instruction sont un fin et exigeant processus d’émancipation. Si nous avons longuement cheminé de travailler à l’élaboration de ce dense article, sans doute votre propre parcours vous astreindrait-il à une dispendieuse lecture.
« On a besoin d’enchaîner les hommes à la raison par la précision des idées et par la rigueur des preuves », définiront les citoyens Condorcet, Sieyes et DuhamelEntre croire ou ne pas croire, privilégions comprendre.
Comprendre, éduquer, choisir
Tenter de relever la tête. Analyser les données avec recul. Commencer (il serait temps) à s’émanciper de l’émotion mauvaise conseillère. Nos vœux pieux.
Pas simple de viser l'autonomisation citoyenne sur un tel dossier (technique, scientifique). Il va falloir s’en donner les moyens, bien loin du ‘bon sens’ auquel font appel nombre d’intervenants sur les plateaux télévisuels. Au reste, en démocratie, quelle instance serait la garante de ce ‘bons sens’ ? De toutes ces improvisations, mésinformations, accommodements, ajustements inappropriés, contradictions, mensonges parfois, incompétences, inerties administratives, dissimulations, désinformations et approximations, de tant de confusions entretenues par un précipité d’informations trop superficielles et de données innombrables devenues indigestes, nous allons tenter l'impossible. Jusqu'à maintenant, ces deux années auront été l’échec d’une éducation et d'une instruction scientifiques, d’un renouveau dans la prise de décision démocratique. Soumis à un Conseil scientifique (ne bénéficiant malheureusement d’aucun champ des sciences humaines et sociales pour compléter l’expertise médico-scientifique), à un Conseil de défense sanitaire (aux arbitrages tenus secrets), à un Conseil de défense et de sécurité nationale (pourtant sans compétence en matière de santé publique), nous aurons souffert du manque de transparence argumentative.« Depuis le début de la crise sanitaire, la Défenseure des droits appelle le Gouvernement à mettre à disposition les données sur lesquelles il fonde ses décisions »Le président du Conseil scientifique avait pourtant sonné l’alarme sur cette ‘urgence’ que représentaient ''l’inclusion et la participation de la société à la réponse au Covid-19''. Une exigence relayée par le Comité consultatif national d’éthique (CCNE) qui recommandait ''une communication transparente et responsable s’appuyant davantage sur le corps social''. De façon vitale, passée l’urgence des premiers mois à laquelle nous contraignait cette maladie inconnue et inquiétante à plus d’un titre, il nous faut MAINTENANT sortir des choix binaires dans lesquels d’aucuns n’ont de cesse de vouloir nous enfermer, des confinements aux mesures de couvre-feu en passant par les auto-attestations. La survie intellectuelle et psychologique de chacun d’entre nous ne sera permise qu’en analysant froidement CE contexte sanitaire au regard de CETTE maladie.
« Dans les systèmes harceleurs, tous ceux qui se soumettent docilement et font du zèle, espérant passer entre les gouttes, finissent par être persécutés puis exécutés. […] Ne pas comprendre qu’il s’agit d’une folie au sens propre, d’une psychose paranoïaque qui perfuse sa contagion délirante dans le collectif, rend vulnérable », selon la philosophe politique Ariane BilheranOn ne peut prétendre résoudre une complexe crise sanitaire mondialisée avec la simplicité de mesures générales que le pouvoir exécutif nous assure maîtriser. A-t-on encore les moyens d'atteindre l'intelligence collective ? Sommes-nous capables, acculés dans une syndémie, à la rationalité, au raisonnement et au discernement ? Usez dès à présent d’un avantage certain sur nos gouvernants, arc-boutés sur leur guidon et soumis à la réactivité que leur impose l’agenda politico-médiatique : prenez le temps de la réflexion, de l’analyse. Avec la même farouche volonté que l’an dernier, nous vous offrons une nouvelle fois les pistes d’un débat public nourri d’informations claires et partagées, y compris bien sûr scientifiques. À vous d’en faire bon usage.
Résumé du dossier
Les chiffres impressionnent plus qu’ils ne sont parfois représentatifs d’une tendance sanitaire qui empirerait. Les données peuvent être sujettes à critiques lorsqu’elles intègrent sans grande distinction des chiffres bruts, sans répartition par tranches d’âge, catégories populationnelles, etc. cependant que ces critères auraient justement toute leur pertinence dans le cadre de l'analyse syndémique.

Rien n’a guère changé en une année
La crise du Covid a donné lieu à un processus international de normalisation éditoriale visant à assurer ce que Pierre Bourdieu appelait « le monopole de l’information légitime ». Les paramètres sont focalisés sur les taux d’incidence et de vaccination, avec peu de pertinence sur la lecture de la crise et de l’impact sur l’évolution sanitaire. Les cas de Covid long sont le seul élément qui interroge encore.
La propagation du Covid-19 a pris d'assaut le monde, révélant le poids des inégalités de santé et les conséquences disparates en termes de mortalité et de létalité. Chaque pays n’en continue pas moins de privilégier ses solutions, ses indicateurs peu pertinents, les mois passant ne changeant rien aux méthodes. Que retenir des derniers bulletins épidémiologiques de Santé publique France (SPF) ? D’abord que de nombreuses données ne sont plus intégrées au rapport (ventilation par classes d’âge de la létalité…), les choix éditoriaux soulignant la politique de santé publique basée sur certains paramètres plutôt que d’autres, confirmant la singulière obsession pour la seule vaccination collective. Heureusement, nous retrouverons certains résultats omis en se référant directement aux nombreuses bases de données publiques dispersées. Tester, tester et tester Ces dernières semaines nous démontrent, s’il le fallait encore, l’inanité de se référer systématiquement et quasi exclusivement aux résultats des tests (PCR et antigéniques). Des taux d’incidence stratosphériques sont annoncés, mais dont l’impact sanitaire varie pourtant selon l’âge et les comorbidités des personnes infectées. Quelles leçons auront retenu les médias et chaines d’info continue depuis ces deux années ? Aucune : les dernières croissances vertigineuses de ces dernières semaines auront attiré les caméras, sans considération pour les avertissements des épidémiologistes. Les lectures quotidiennes des courbes de contamination restent sans intérêt, elles ne seraient primordiales que lissées sur sept jours (moyennes mobiles à +/- 3 jours au jour J). Mais il n’était qu’affaire de mettre en avant les records quotidiens de contaminations, sans cesse battus comme lors des années olympiques fastes.
« On devrait s’interroger sur l’intérêt de détecter les microbes avant même les signes cliniques. Si on cherchait tous les virus que l’on avait [dans la zone nasopharyngée], les techniques étant tellement puissantes maintenant et pouvant être très sensibles, on s’inquiéterait de tout », critique Claude-Agnès Reynaud, directeur de recherche émérite et immunologiste à l’Institut Necker Enfants maladesSi bien que rien n’est plus inexact pour analyser une épidémie que de rester focalisé sur les seuls taux d’incidence. Rarement aura été rappelé que la mortalité s’élève à 0,0004 % (0,4 morts pour 100 000 habitants en France) et la létalité actuelle à 0,13% (une fourchette haute puisque le nombre de cas confirmés officiel est moindre d'un facteur 2 à 3 à la réalité).

« En moyenne, on arrive à 52 % d’asymptomatiques, et ces derniers peuvent contaminer d’autres personnes. On peut toujours discuter ces études, c’est peut-être un peu moins. En tout cas, c’est certainement beaucoup plus que les 20 % estimés au départ. […] Les études montrent ainsi que le risque de contamination est maximum entre 5 jours avant l’apparition des symptômes et 5 jours après les premiers symptômes. Cela confirme une fois de plus l’importance de tester largement et vite », analyse Catherine Hill, épidémiologisteLes passages aux urgences pour suspicion de Covid et les admissions en soins critiques attribuées au Covid sont par défaut les deux indicateurs les plus fiables pour considérer l'impact sanitaire direct en termes de formes sévères de la maladie : l’admission aux urgences est indépendante des pratiques de dépistage et celle en soins critiques en dépend moins que les hospitalisations.
« Probablement qu’un certain nombre de personnes qui sont décédées porteur(e)s du covid ne sont pas nécessairement décédées du covid », aura avoué Véran devant la commission d’enquête du Sénat dès septembre 2020Et en effet, la proportion de patients comptés parmi les patients covidés car porteurs du Sars-Cov-2 mais hospitalisés pour un autre motif peut interférer sur la lecture et l’analyse des chiffres. Ce type d’infection post-admission est équivalent à une maladie nosocomiale : SPF intègre (mais depuis seulement le 31 janvier 2022 !) cette donnée qui relativise les chiffres bruts hebdomadaires antérieurs. C’est que la part de patients ‘covidés fortuits’ est de plus en plus importante. Quand près de 25 000 personnes sont déclarées comme ayant le Covid-19 et hospitalisées, une partie non négligeable d’entre elles le sont pour une autre raison que les effets de la maladie. Ce biais, identifié depuis le début de l’épidémie, tend à s’amplifier dans un contexte de forte circulation du virus. Ce décalage entre hospitalisations 'pour' et 'avec' Covid-19 est également plus marqué chez les jeunes adultes.




« [Si] la mesure exacte de l’effet propre de l’épidémie sur le nombre de décès ne pourra être établie que lorsque les statistiques de mortalité par cause de 2020 seront connues, [l’effet possible sur les court et moyen termes pourrait être] qu’on assiste à une petite baisse de la mortalité dans les prochaines années, parce qu’on a sans doute plus de personnes qui sont mortes plus tôt mais qui étaient déjà âgées », d’après les chercheurs de l’Institut national d’études démographiquesEn France, entre le 18 et le 25 décembre 2021, nous comptions 18 ‘décès Covid’ par million d’habitant. À titre de comparaison, sur la même période, l’Insee a recensé 186 décès toutes causes par million d’habitant.


« La pandémie de Covid-19 a eu la particularité d’augmenter la pression sur les services hospitaliers de soins critiques […] et a accru leur visibilité. La crise sanitaire a ainsi eu une fonction de révélateur des difficultés structurelles des services de soins critiques », selon la Cour des comptesEn 20 ans, 95 services d’urgence ont fermé sur le territoire, la densité en lits de soins aigus a diminué de 29 %, plus de 100 000 lits d’hôpitaux ont disparu, avec eux de nombreux équivalents temps plein (1 lit d’hôpital monopolise entre 3,2 et 4,5 ETP selon le type), au gré des réformes se succédant, de la Copermo à la loi HPST. Non sans incidence sur la crise en cours et son impact.
« La plus grande évolution de l’hôpital public ces vingt dernières années a été la montée en puissance du pouvoir administratif, à la fois sur le plan quantitatif et sur le plan qualitatif. J’ai connu l’époque où les soignants étaient entièrement dédiés aux patients, qui étaient la préoccupation numéro un de l’hôpital dans son ensemble. Et les gestionnaires de l’hôpital assistaient, aidaient, soutenaient les soignants dans un but commun : aider les malades. En vingt ans, […] c’est exactement l’inverse qui s’est produit. [Les] gestionnaires imposent toutes les règles […], jusqu’à s’immiscer même dans les types de soins. […] Il découle de tout ça d’énormes dysfonctionnements, des coupes massives dans les effectifs, dans le nombre de lits, dans les moyens attribués aux équipes soignantes, et effectivement un désespoir, un écœurement des soignants qui ont perdu tout le sens de leur métier, étant eux soumis à des injonctions contradictoires. En-haut, on leur demande d’industrialiser les soins, de tout recenser par informatique, de tout coder, de faire des actes ; mais en même temps les moyens dont ils disposent fondent comme neige au soleil […]. Notre système est totalement déshumanisé, il est caporalisé, il est soviétisé. Et je dirais même que la fuite de personnel qu'on a aujourd'hui, la démission des médecins, est liée davantage encore à ce problème qualitatif de perte de sens qu'aux problèmes quantitatifs de perte des moyens. Nous avons l'habitude de travailler avec peu de moyens, mais en revanche, nous ne pouvons plus supporter d'être traités de cette manière », comme en a témoigné le professeur Michael Peyromaure (chef de service à l’hôpital Cochin) devant la commission d’enquête sur la situation de l’hôpital en janvier 2022Le même variant viral aura une létalité différente d’un pays à un autre suivant la qualité du système hospitalier, paramètre non exclusif il est vrai. Chaque État membre se retrouvant en situation d’évaluer par cette expérience ses performances, ses lacunes structurelles… Sacré audit. Aussi, en 2020, 218 000 séjours liés à la Covid, tous champs hospitaliers confondus (un cas sur deux est une admission liée à des facteurs comportementaux tels le tabagisme, l’alcool, la sédentarité…), auront été suffisants pour mettre à mal le système hospitalier français entier, déprogrammations de soins et d’opérations comprises, parmi les près de 10,4 millions de personnes hospitalisées sur cet exercice. C'est dire la tension qui était en cours sur les services maintenus en gestion de flux.

 (source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).
(source : Bastamag)
Devant la sursaturation des hôpitaux pour faire face aux besoins d’accueil de patients, la politique française n’aura pas suivi celle d’autres membres de l’UE, mimétisme qui aurait permis d’ouvrir environ 42 000 lits de soins aigus disponibles en plus (soit peut-être 20% de lits additionnels en soins vraiment intensifs).


Un système immunitaire qui gère bien, en général
Le fonctionnement du système immunitaire est complexe, protéiforme, fin de nombreuses interactions et boucles de feedbacks, soumis à des garde-fous et doué de grandes capacités d’adaptation. Sa stimulation par infection naturelle est suffisante et efficace pour une très large majorité de la population dans le cas de cette syndémie.
Il n’est certainement pas approprié d’entrer ici dans les détails de la fabuleuse fonction défensive intégrée de notre organisme, assurée par les leucocytes, cellules phagocytaires, cellules NK, cytokines, cellules dendritiques, plasmocytes, réseau lymphatique, lymphocytes B, T4, T8 et consorts, éosinophiles, basophiles et bien d’autres cellules spécialisées… intervenant à l’occasion d’une immunité innée puis adaptative, cellulaire… Le système immunitaire est éminemment complexe, composé de nombreux acteurs qui besognent selon des subtilités encore largement méconnues, incomprises (voir bibliographie ci-dessous). En toute simplicité, acceptons le schéma suivant : le système immunitaire, fonctionnel en général pour les personnes jeunes, répond efficacement à une agression extérieure (réponse immunitaire primaire). Quand il rencontre de nouveau le pathogène, sa réponse secondaire est plus rapide et plus forte. Parmi cette grande diversification de nos anticorps agissant dans des mécanismes encore en cours d’investigation, citons deux piliers de la protection : les lymphocytes B et B mémoires. Lors de l'infection initiale ou de la vaccination, ces cellules vont s'activer et produire rapidement des anticorps de qualité variable, mais qui, dans la très grande majorité des cas, vont permettre avec d'autres mécanismes de défense de contenir l'infection en quelques jours (cette réponse sérologique peut être détectée dans le sang par la présence d'anticorps anti-Spike, dits anti-S). Cependant, cette infection va aussi permettre que se développe sur quelques mois une meilleure réponse antivirale, par la production de cellules capables de sécréter des anticorps dits « neutralisants » (qui empêchent notamment le virus de se fixer à ses cellules cibles) et persistantes dans le temps. Les lymphocytes B à mémoire, quant à eux, présentent des capacités de neutralisation du virus plus variées (oui, ces cellules présentent naturellement une bonne reconnaissance des variants) : elles peuvent rester au repos plusieurs années mais vont immédiatement s'activer, se multiplier et produire rapidement de grandes quantités d'anticorps lors d'une nouvelle rencontre avec le virus (ou lors d'un rappel vaccinal).

« il y a une quasi-absence d’effet supplémentaire d’une deuxième dose de vaccin sur la réponse anticorps […] administrée chez des personnes préalablement infectées. […] Les individus vaccinés par une ou deux dose(s) et préalablement infectés ont des titres en IgG et IgA [anticorps spécifiques, ndlr] plus élevés en comparaison des titres observés chez les individus vaccinés par une ou deux dose(s) et naïfs d’infection », aura confirmé la HASLa protection assez efficace offerte par l’infection est largement validée. Cependant que les vaccins perdent naturellement en efficacité à mesure que les variants sont distants génétiquement de la souche originelle, supposant dans le même temps le besoin d’actualiser le vaccin pour lui faire retrouver le niveau adéquat d’efficacité permettant de réduire les survenues de formes graves (nous y reviendrons). Une étude italienne avait déjà montré qu’un antécédent d’infection (avec ou sans symptômes) protégeait d’une réinfection au moins durant un an (dans la cohorte, seul 0,3 % avait été réinfectés, une seule hospitalisation était déplorée et aucun décès comptabilisé). La protection de l’infection naturelle était estimée à 99,7 %. Sans doute ces résultats auraient-ils pu être subodorés : il avait déjà été souligné que les réponses immunitaires vaccinales avaient tendance à être moins fortes que la réponse immunitaire naturelle dans le cas du Sars-Cov-1 de 2003, et que l’immunité cellulaire de cette dernière persistait 11 ans.
« Les personnes naïves vaccinées avaient également un risque plus important vis-à-vis des hospitalisations comparativement aux personnes avec antécédents d’infection [en référence à l’étude israélienne] », concédait encore la HASC’est d’ailleurs pour cela que "la HAS [avait considéré] que les données disponibles à ce jour relatives à la réponse immunitaire induite chez les sujets préalablement infectés puis vaccinés par une dose unique de vaccin contre la Covid-19 ne conduis[aient] pas actuellement à recommander l’administration d’une dose additionnelle chez ces personnes, quel que soit l’âge". Avant qu’une troisième dose ne soit imposée finalement à tous les éligibles, soit dès l’âge de 18 ans. Comprenne qui pourra.

« La façon dont l’immunité mémoire se met en place à ce niveau, lors d’un premier contact avec un virus, fait partie des processus qui ne sont pas totalement décrits. […] Il s’agit pourtant d’une question cruciale. […] La production d’anticorps hautement spécifiques est induite lors d’une infection naturelle. […] Les vaccins simulent les mêmes mécanismes de défense immunitaire que ceux provoqués par une infection naturelle, en produisant des anticorps dans le sang, mais ne reproduisent pas la réponse immunitaire naturelle observée au niveau de la muqueuse nasale. […] Administrer un vaccin par voie intranasale pourrait permettre de stimuler une “mémoire de la muqueuse” et de bloquer l’entrée des virus dès ce niveau, de manière moins spécifique, mais probablement plus précoce en cas d’infection ultérieure », confirme Mauro GayaOui, l’inconvénient d’une administration par voie musculaire est de n’offrir aucune protection au niveau de la muqueuse, si bien que le virus peut persister dans le nez ou la gorge et que la personne même vaccinée peut potentiellement rester infectieuse. Il faudrait alors envisager des stratégies permettant de mieux susciter une réaction dans les muqueuses chez les personnes n’ayant jamais été infectées ou atteinte d’immunosénescence. Car s’il est vrai que presque toutes les études de la réponse immunitaire se sont concentrées exclusivement sur les anticorps sériques et l’immunité systémique à médiation cellulaire, l’immunité mucosale et ses anticorps IgA qui y sont associés (sécrétoires et circulants) se révèlent finalement jouer un rôle important, peut-être même particulier chez les patients asymptomatiques ou infectés légèrement (ils semblent représenter la majorité des cas).
« Il n’y a rien de mieux que l’immunité naturelle, sauf si vous mourez… En effet, plus le virus dure et plus le système immunitaire se défend », précise Claude-Agnès Reynaud, directeur de recherche émérite en immunologie (Inserm)Si nous ne pouvons présager par avance la réaction immunitaire de tous les jeunes en bonne santé, laissant libre droit au consentement éclairé à la vaccination, encore faut-il se prémunir de tout dysfonctionnement et savoir préserver ce système immunitaire vital. Fragile, il peut en effet être perturbé par les facteurs environnementaux, à l’instar de nos autres organes et systèmes de régulation. S’il est établi que les personnes présentant des carences en certains nutriments, atteintes d’obésité ou pâtissant de maladies cardiovasculaires, etc. sont beaucoup plus gravement atteintes par certaines infections virales, il faut admettre que le système immunitaire est sensible à ces nombreux facteurs que sont les pollutions immunotoxiques (dioxines, PCB…), les métaux lourds, les biocides divers... Une alimentation carencée, trop riche en sucres ou en acides gras saturés, des nutriments dégradés, un environnement détérioré ne sont rien de moins que des conditions dont nous sommes directement responsables. Une véritable politique de santé publique ne devrait-elle pas foncièrement s’attaquer aux causes de ces déficiences et dysfonctionnements, axer ses actions sur la prévention afin de maximiser la parfaite réponse de notre système immunitaire, plutôt que se contenter de solutionner nos errements par vaccinations successives ? Aux faits scientifiques qui prouvent l’efficacité décroissante des vaccins contre les variants, l’hétérogénéité des réponses chez les individus ‘naïfs’ vaccinés, les protections à long terme offertes par une infection naturelle, le gouvernement ne propose, n’impose, que la stricte stratégie globale d’une vaccination collective.
Un vaccin pour toute la famille
Cela était de l’ordre du pari : celui de faire baisser la circulation virale pour protéger les non vaccinés en cassant les chaines de transmission et éviter l’engorgement hospitalier, la multiplication des variants. Pari largement remis en cause depuis plusieurs semaines, sans que la volonté gouvernementale n'en soit perturbée. A défaut d’efficacité sanitaire, sans grande volonté de chercher les individus à risque, le coût financier sera minimisé par une mesure globale généralisée et appliquée sans discernement.
Depuis une année maintenant, un nouvel outil a fait son apparition. Que le gouvernement compte bien utiliser pleinement et même exclusivement : la vaccination collective. Car elle serait efficace.« Le vaccin est 100 % efficace contre le confinement », selon Olivier VéranVaccinés ou reconfinés ? Voilà une alternative expéditive. Etienne Augé nomme cela "le choix truqué", de même ordre que la technique rhétorique de la dichotomie : un dilemme est proposé entre un choix inacceptable qui sera nécessairement rejeté (le confinement), et une option qui apparaîtra comme peu désirée mais inéluctable devant l’ampleur du danger qui menace (la vaccination collective). Cette parole politique ne mériterait pas plus de commentaire, tant elle utilise implicitement le chantage comme seul outil de persuasion. D’abord car le confinement tant redouté n’a qu’une efficacité illusoire : son utilité n’a jamais été démontrée, sa proportionnalité est restée largement démentie. Un raisonnement court-termiste prétendrait à une diminution de mortalité sous certaines conditions, mais simplement temporaire, l’épidémie circulant de plus belle dès la mesure levée, le confinement ne reposant que sur un biais de croyance. Avec la vaccination collective, l’enjeu est de tenter de protéger chacun des individus voire autrui, en particulier les personnes à risques possiblement non vaccinées. Mais jamais le gouvernement n’aura explicité les objectifs de la stratégie de vaccination généralisée : l’immunité collective traquée dans quel but ? Par la seule vaccination ? Pour quoi faire ? Viser zéro Covid avec beaucoup de circulation assumée ? Eviter l'engorgement des hôpitaux ? Tendre vers la disparition de la maladie ?... In fine, l’objectif est devenu celui de vacciner suffisamment d’individus pour qu’un virus ne puisse plus circuler de proche en proche : cette immunité collective hypothétique aurait dû être atteinte pour un taux de vaccination variant de 60 à 80% selon le taux de contagiosité de la maladie. Mais il y a loin entre la théorie générale et les cas particuliers que sont chacune des situations virales. Les stratégies vaccinales divergentes d’un pays à un autre disent déjà tout d’un outil pas forcément utilisé à bon escient. Elles se révèlent rapidement illusoires dans le cadre d’une circulation mondiale et généralisée du virus. Mais tout cela sera quand même appliqué avec célérité, sans guère de visibilité sur les conséquences d’une campagne de vaccination de grande ampleur, sans possibilité de pouvoir la comparer à une campagne ne ciblant que les sujets à risque et les personnes consentantes. La campagne vaccinale est lancée avant même que des critères scientifiques ne soient établis concernant l’avantage de l’obligation vaccinale pour des enfants, population jeune dont le risque de décès par Covid-19 est mille fois inférieur à celui des nonagénaires.

« Même avec 100 % de la population vaccinée, ce nouveau variant [Omicron, ndlr] ne permettra pas d’espérer rapidement atteindre une immunité collective », renchérit Antoine Flahault, médecin épidémiologiste. « Pour preuve, les Emirats arabes unis revendiquent une couverture vaccinale à deux doses proche de 100 %, et le Portugal affiche un taux de vaccination de 90 %. Pour autant, la vague Omicron n’épargne pas ces deux pays ».L’intérêt d’une vaccination pour contrer une maladie ne touchant principalement qu’une partie de la population (une catégorie depuis longtemps définie) ne réside que dans le bénéfice quantitatif tiré d’une situation démographique se déplaçant inéluctablement vers le vieillissement. Changer d’approche face à l’épidémie et adapter la protection aux risques, valider une stratégie consistant à ne vacciner que les individus les plus vulnérables semblait plus optimal. Mais, encore une fois, des stratégies de vaccination locales et ultra-ciblées se révèlent couteuses. Cette vaccination collective quasi-obligatoire porte-t-elle malgré tout un bénéfice relatif intéressant pour chaque tranche de la population ? Encore une fois, il est essentiel de savoir distinguer entre risques relatif et absolu. Oui, en termes de santé, les chiffres sont essentiels (n’ayez pas peur de tester votre maîtrise de cette particulière notion de risque). Le pourcentage d’exposition (risque relatif) est souvent plus spectaculaire, donc plus convaincant, au détriment de l’exposition en valeur absolue (risque absolu). Tenez : si le risque de crise cardiaque à 5 ans est de 2 sur 100 dans un groupe de patients traités de manière conventionnelle et de 1 sur 100 chez les patients traités avec le nouveau médicament, la différence absolue n’est que de 1 % (soustraction entre les deux risques), signifiant que le nouveau médicament ne réduit le risque de crise cardiaque à 5 ans que de 1 point de pourcentage. Mais la différence relative est de 50 % en ce que le nouveau médicament réduit de moitié le risque de crise cardiaque sur ces 5 années. Plus attrayant, non ? L’efficacité est donc une expression relative qui peut être trompeuse quand elle n’est pas couplée à l’efficacité réelle (ou absolue). Dans le même ordre d’idée, l’efficacité absolue du vaccin Pfizer est ainsi de 0,7 % à 0,9 %, disons 1% pour faire bonne mesure, loin de l’impression forte laissée par l’efficacité relative de 95 %. Normal, la plupart de la population ne contracte aucune forme grave, le différentiel (avantage) absolu se révélant alors faible.
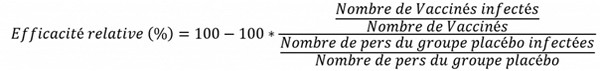
« Il est important de ne pas tout miser sur la vaccination et de développer d’autres outils », en convenait le Dr Delfraissy lui-mêmeLa vaccination constitue en effet une pression de sélection qui peut favoriser certaines souches du virus (variants) résistantes aux vaccins. Est-il possible de choisir des stratégies vaccinales permettant de limiter cette évolution ? Ont congrûment été étudiées les conséquences de différentes stratégies de vaccination sur l’évolution du virus et la vitesse de propagation de nouveaux variants : par exemple, dans le cas du Sars-Cov-2, la stratégie consistant à vacciner les personnes les plus âgées en priorité semble particulièrement efficace car elle permet à la fois de minimiser la sélection pour un variant résistant et la mortalité totale. La dynamique évolutive du virus n’est tout simplement pas la dynamique de l’épidémie et il convient de privilégier l’une par rapport à l’autre selon les configurations. Ainsi, les stratégies les plus efficaces pour ralentir l'adaptation virale peuvent ne pas toujours être épidémiologiquement optimales.

Un vaccin parmi d’autres
Un vaccin ne fait que stimuler un système immunitaire. Le vaccin seul ne peut rien. En l’état, la transmission du Sars-Cov-2 n’est pas stoppée par la vaccination. Son utilité devrait donc être limitée à une catégorie particulière de la population. Son efficacité augmentée par une actualisation de sa souche référentielle et quelques adjonctions.
L' objectif des vaccins est de protéger les individus contre la maladie, via un procédé proprement simpliste : il stimule le système immunitaire de l’individu. Un vaccin est un médicament particulier, il n’est pas un antibiotique. Il n’agit pas seul, là où l’antibiotique élimine directement les bactéries. Le vaccin n’a d’ailleurs que peu d’intérêt pour les personnes sévèrement immunodéprimées : le système immunitaire ne répond presque pas ou très peu aux vaccins et seule la répétition fréquente de la vaccination leur confère une protection en enchaînant les stimulations du système immunitaire pour lui faire produire les anticorps spécifiques autant que possible (de façon limitée en fait). Dans le même ordre d’idée, le vaccin est moins efficace chez les personnes âgées, d’immunosénescence croissante à mesure que l’âge augmente, mais il stimule tant que faire se peut leur système immunitaire pour les protéger contre les réinfections et les formes graves. Concernant la Covid-19, ces objectifs diffèrent un peu : les vaccins n’empêchent pas une contamination ni la transmission (même s’ils les réduisent, plus ou moins, voire très peu selon les variants), mais ils diminuent grandement le risque de développer une forme grave, donc une hospitalisation ou un décès, surtout parmi les populations à risque. Le vaccin à ARNm largement répandu dans le cadre de la politique de santé publique en France étant celui de Pfizer/BioNTech, nous concentrerons nos observations sur icelui. Ce vaccin est orienté uniquement sur la protéine de pointe, la fameuse Spike (spicule, S) très immunogénique. Il s'agissait de trouver une séquence virale qui provoquerait de manière fiable une mémoire protectrice du système immunitaire. La technologie ARNm (ou ADN avec les vaccins de certains concurrents) consiste à faire fabriquer par l’organisme lui-même les protéines virales S afin de déclencher la fabrication d’anticorps spécifiques par le système immunitaire. Le taux de mutation élevé des virus à ARN est l'une des raisons pour lesquelles il est difficile de fabriquer des vaccins efficaces contre bon nombre d’entre eux. En fait, ce taux élevé est un avantage viral important car il permet au virus d'évoluer et de s'adapter très rapidement à un nouvel hôte, d’échapper à l'immunité. Le vaccin ne contenant qu’une cible d'une seule protéine maximise la probabilité d’une telle situation, comme cela est le cas du variant Omicron. Aussi, la critique vise dans le choix de n’avoir pas adjoint d’autres protéines au vaccin, pour en éviter/retarder l’échappement immunitaire. Cibler davantage de protéines aurait peut-être/sans doute permis d’être plus efficace sur le long terme et contre plus de variants. Le coronavirus possède par exemple quatre protéines structurales principales : trois extérieures (les protéines S donc, M et E) et une intérieure (la protéine N, nucléocapside). Dans le cas d’une infection naturelle, votre système immunitaire produira probablement des anticorps pour toutes ou la plupart de ces protéines, ce qui est sa fonction exclusive : lors d’un contact avec le Sars-Cov-2, de manière générale, l’organisme fabriquera différents anticorps dirigés contre le virus dont des anti-N et des anti-S (ces deux entités pourront être quantifiées lors des sérologies, avec un intérêt certain évoqué plus haut). L’efficience de l’immunité naturelle par rapport à l’immunité vaccinale s’explique d’abord par la conception rapide choisie pour le vaccin. En immunologie, il n’est pas nouveau que les vaccins sous-unitaires (ne contenant qu’une partie de fragments d’un virus ou d’une bactérie) induisent une réponse immunitaire moins forte et de plus courte durée que les vaccins à germes entiers. Si bien que nous perdons en efficacité, tout en arrivant à minimiser les effets secondaires (les adjuvants permettant alors de pallier ce déficit en attirant l’attention du système immunitaire au niveau de l’inflammation provoquée artificiellement). D’ailleurs, les études menées sur le Sars-Cov-1 ont montré que les anticorps dirigés contre les protéines S et M étaient tous deux neutralisants. Pourquoi donc les vaccins n’ont-ils pas été composés de plus de brins d’ARNm codant pour d’autres protéines, afin de les rendre plus efficaces et moins fuyants ?Devant l’inefficacité vaccinale apparue face à Omicron, le PDG de BioNTech avoue d’ailleurs : « ce que nous sommes en train d’évaluer, c’est l’ajout d’autres cibles, situées ailleurs sur le virus. BioNTech poursuit actuellement des travaux de recherche fondamentale sur différents types de vaccins ».Pendant ce temps, l’efficacité des vaccins s’amenuise au bout de quelques mois, notamment chez les plus de 60 ans, pourtant les personnes les plus à risque : le taux de protection des vaccins à ARNm passerait de 85 % quatre mois après la vaccination à 73 % au bout de cinq mois, ce qui n’est pas anodin pour cette tranche d’âge (l’efficacité est forcément plus limitée encore chez les personnes immunodéprimées). Malgré toutes les remarques et critiques scientifiquement étayées, la politique vaccinale généralisée n’en reste pas moins appliquée avec prépondérance. Jusqu’en juin 2020, l’OMS reconnaissait que l’immunité naturelle était un élément clé de l’immunité collective contre les nouveaux agents pathogènes. Dès novembre 2020, l’OMS admettait que l’immunité pouvait être procurée par l’infection ou par la vaccination. Et finalement l’organisation avancera que l’immunité collective d’une population ne peut être atteinte que par la vaccination et non plus par l’infection naturelle. Il est pourtant admis que la vaccination universelle ne pourra éradiquer le Sars-Cov-2 compte tenu de l’ancrage profond du virus dans la population mondiale (contrairement à la poliomyélite et à la variole) et reste sans aucun avantage pour une large partie de la population jeune et en bonne santé. En somme, le vaccin est le principal levier de la politique sanitaire française (avec le concours du passe sanitaire/vaccinal). Il conviendrait au moins d’en évaluer alors correctement et en permanence les données épidémiologiques, immunologiques, de pharmacovigilance, économiques, etc.
Ça me fait de l’effet (secondaire)
Les déclarations d’effets secondaires souffrent de sous-déclarations. Cette invisibilisation des risques individuels, cette transparence à géométrie variable peuvent accroitre la méfiance et la défiance vis-à-vis d’une vaccination vitale pour une partie bien définie de la population. Pendant ce temps, ceux qui auront été vaccinés et auront contracté des effets indésirables plus ou moins graves doivent pouvoir être suivis afin de mener dans les meilleures conditions une phase III clinique déployée au contraire dans l'urgence comme rarement en population mondiale. Cette rigueur attendue qui fait pourtant défaut et laisse dubitatif sur de nombreux cas individuels.
Tout vaccin/médicament peut provoquer des effets secondaires à la suite de son injection/ingestion. Les vaccins actuellement sur le marché n’ont reçu qu’une autorisation d’urgence et sont encore en phase III d’essai clinique, phase faisant donc l’objet d’une pharmacovigilance renforcée. Pour signaler des effets indésirables après une vaccination ou la prise d’un médicament, un portail officiel a été mis à disposition. Le suivi des traitements s’est révélé fort justement d’importance : le vaccin AstraZeneca a été suspendu en Europe après que des cas de thromboses avaient été signalés (il sera ré-autorisé en mars 2021 pour une utilisation exclusive chez les plus de 55 ans). Ce suivi continue d'être actif, il est consultable via la base de données européenne EudraVigilance. Le problème est d’établir un éventuel lien de causalité entre les effets secondaires et la vaccination : dans le cas du vaccin contre H1N1, il était estimé "que les effets secondaires [doivent] être pris en compte s’ils sont apparus jusqu’à 12 mois après l’injection du vaccin". Or, la littérature médicale révèle aujourd'hui que les effets secondaires peuvent survenir jusqu’à huit ans après la vaccination, ce qui ne facilite pas la possibilité d’établir les causalités. Sur le site d’EudraVigilance, il est précisé que l’effet indésirable survient dans les jours suivant la prise d’un médicament (vaccin ici), sans qu’il ne soit possible de s’assurer à ce seul stade du lien de causalité. Il reste actuellement très difficile de savoir quel est le risque réel d’effet indésirable dû à un vaccin : de la difficulté de distinguer entre concomitance, causalité et imputabilité. Les articles décrivant les effets indésirables au cours des essais des vaccins anti-Covid (environ 45 000 personnes ayant reçu pour moitié soit un vrai vaccin, soit pour l’autre moitié un vaccin factice) ont souligné que plus d’une personne sur trois (35,2%) a ressenti des effets indésirables généraux, en particulier des maux de tête ou de la fatigue, une personne sur six (16,2%) a ressenti des effets locaux (douleur, rougeur, gonflement, etc.) après avoir reçu une première dose de placebo. Par comparaison, après l'injection d'un véritable vaccin, un peu moins d’une personne sur deux (46,3%) a décrit les mêmes effets indésirables et deux personnes sur trois ont décrit des effets indésirables locaux (66,7%). Voilà qui fait preuve des difficultés en la matière et qui ne facilite pas les analyses. Soulignons que ces résultats ne peuvent pour autant être extrapolés aux effets indésirables rares comme les péricardites (inflammation de l’enveloppe du cœur) ou aux chocs anaphylactiques (réaction allergique immédiate grave) qui ont pu se produire. A ce jour près de 8 milliards de doses de vaccins contre la Covid ont été administrées, et près de 55% de la population mondiale a reçu au moins une dose (dont seulement 6% dans les pays pauvres, nous y reviendrons plus bas). La multiplication des injections pourrait augmenter les risques de survenance de tels effets secondaires sur une partie de la population : des vaccinations répétées, chacune avec une petite probabilité de risque, peuvent multiplier les risques de survenue de l’effet secondaire. Les scientifiques, les médecins et les responsables de la santé publique commencent désormais à reconnaître désormais des risques rares mais en aucun cas anodins : des affections cardiaques et thrombotiques graves, des perturbations du cycle menstruel, une paralysie dite de Bell, le syndrome de Guillain Barre, l'anaphylaxie... Ces événements indésirables rares sont plus fréquents après la deuxième dose d'ARNm. Seront-ils encore plus fréquents après la troisième dose ? Les effets secondaires inconnus que les virologues craignent de voir émerger comprennent des risques pour les fonctions reproductives, des affections auto-immunes supplémentaires. En France, depuis le début de la vaccination, environ 128 000 cas d’événements indésirables ont été recueillis au niveau national (données du rapport du 7 janvier 2022). Au total, plus de 100 millions de doses de vaccin ont été injectées en un an. La dernière enquête de pharmacovigilance disponible pour le vaccin Pfizer/BioNTech (Comirnaty de son petit nom) et les derniers faits marquants sélectionnés par l’ANSM (Agence nationale de santé et de sécurité du médicament et des produits de santé) indiquent une proportion constante de 75% de cas non graves et 25% de cas graves.



Dans la balance, mon rapport bénéfice/risque
La répartition des effets secondaires dans les tranches d’âge, symétriquement opposée à celle de la répartition de la létalité, pourrait confirmer l’effet bénéfice/risque défavorable pour les moins de 20 ans, a minima. Il n’est pas démontré que les jeunes aient un avantage à être protégés par vaccination à 95 % de formes graves alors qu’ils n’en sont atteints selon un ratio bien inférieur. Il convient d’arbitrer individuellement sur l’avantage procuré par l’injection vaccinale quand il n’est pas supérieur au risque que ferait courir l’infection naturelle. D'autant que l'avantage collectif n'est plus démontré.
Dans une situation sanitaire syndémique, compte tenu de l’inaptitude des vaccins à empêcher les infections et transmissions, la balance bénéfice/risque doit surtout être jaugée de manière individuelle : faute d’intérêt collectif avéré, il devient essentiel de s’assurer que les bénéfices à tirer d’une vaccination, intégrant les effets secondaires potentiels, soient bien supérieurs aux risques inhérents à une infection. Ces bénéfices et ces risques varient en fonction de l’âge et des conditions de santé de chacun, comme nous n’avons cessé de le rappeler. Nous avons évoqué plus haut quelques effets indésirables non pris en compte mais qui doivent être ajoutés sur les plateaux correspondants. Pour mémoire, chaque vaccin possède sa propre balance bénéfice/risque qui évolue au fil du temps. Les diverses balances peuvent être évaluées à l’échelle d’un individu, d’une population, d’une nation…, selon le risque de formes graves, d’hospitalisation, de contamination…, à plus ou moins long terme. La variabilité de ces paramètres rend difficile la seule lecture figée d’un taux, cependant que des comparaisons devraient s’imposer et être suivies dans le temps, avec d’autant plus de rigueur que les effets secondaires peuvent survenir jusqu’à huit ans après l’injection. La durée de la protection vaccinale contre les formes graves est encore mal connue après la troisième dose, en particulier chez les populations âgées. Elle est de peu de poids pour la population la plus vulnérable face au Sars-Cov-2, soit les 250 000 personnes sévèrement immunodéprimées (transplantées d’un organe, dialysées, atteintes de cancer ou de maladie auto-immunes…) : leur corps est extrêmement fragile face aux infections, faute de système immunitaire apte, si bien que cette minorité représente entre 15 et 30 % des malades hospitalisés pour Covid-19 en soins critiques. Pour ces populations, le rapport bénéfice/risque est nettement positif. Une fois ces évidences rappelées, il est important de faire la distinction entre le risque d'infection et le risque de décès. N'importe qui peut être infecté, mais il y a plus d'un millier de différences de risque de décès entre les plus âgés et les plus jeunes. Si pour les personnes âgées, le Covid-19 est plus dangereux que la grippe annuelle, pour les enfants, le risque de mortalité par Covid-19 est moindre que par la grippe annuelle.« Nous ne répondons pas tous de la même manière aux vaccins et nous ne sommes pas tous exposés au même risque infectieux. Le modèle de la vaccination de masse peut-il encore tenir au XXIè siècle ? », interroge Lise Barnéoud. « Aucune étude épidémiologique sérieuse ne permet de comparer un nombre suffisant de personnes vaccinées et non vaccinées, au mode de vie comparable et sur plusieurs décennies, voire plusieurs générations ».Et il est vrai qu’à mesure que l’épidémie se diffuse, infecte et réinfecte, il sera de plus en plus difficile de mener des études propres avec différents individus pouvant composer les cohortes (de moins en moins de ‘naïfs’, de plus en plus d’infectés, de vaccinés à une et plusieurs doses, etc.), et de permettre les comparaisons. A l’échelle individuelle, grossièrement, la balance est et restera donc favorable chez les plus de 50 ans et les personnes à risque. Mais plus on descend en âge, plus il est difficile d’évaluer avec certitude cette balance : le risque de décéder de la Covid pour les moins de 25 ans est inférieur à 0,01% (la morbidité est de 0,002% chez les moins de 10 ans), entendu que cette quasi-totalité de décès, rares chez les moins de 20 ans, est survenue dans un contexte de comorbidité notable et quasi-exclusif (aussi, le rôle réel de l’infection virale concomitante peut d’ailleurs être délicat à prouver, comme cela est le cas dans les décès de personnes très âgées).

« La Covid-19 chez l’enfant est le plus souvent asymptomatique […] et très peu de formes sévères ont été décrites [le taux de formes graves pour les enfants est inférieur à 1 pour 1 million, ndlr], même pour ceux atteints de pathologies chroniques », selon la Société française de pédiatrieLoin de suivre l’avis du Conseil consultatif national d’éthique (CCNE) qui rappelait que "les formes graves de l’infection par la Covid-19 sont très rares chez les moins de 18 ans [et que] le recul existant ne permet pas d’assurer la pleine sécurité de ces nouveaux vaccins chez l’adolescent", dès juillet 2021 le vent tournait en France, une nouvelle ligne était tracée et non suivie par bien d’autres pays (tels plusieurs pays scandinaves et le Japon). Le Comité conjoint sur la vaccination et l’immunisation britannique (JCVI) ne recommandait pas par exemple la vaccination des 12-15 ans en bonne santé :
« les bénéfices individuels pour la santé de la vaccination contre la Covid-19 sont faibles chez les personnes âgées de 12 à 15 ans qui ne présentent pas de problèmes de santé sous-jacents les exposant à un risque de Covid-19 grave. […] Il existe des preuves de plus en plus solides d’une association entre la vaccination avec les vaccins à ARNm Covid-19 et la myocardite. […] Il existe une incertitude considérable concernant l’impact de la vaccination des enfants et des jeunes sur la transmission entre pairs et la transmission dans la population plus large [hautement vaccinée] ».Une prudence adoptée également par l’OMS pour qui enfants et adolescents ne contractent généralement qu’une forme de la Covid-19 plus bénigne que les adultes. Subséquemment, à moins qu’ils ne fassent partie d’un groupe pour lequel le risque de contracter une forme sévère de la maladie soit plus élevé (obésité, immunodéficience…), il apparait toujours selon l’OMS moins urgent de les vacciner que les personnes âgées, les personnes atteintes de maladies chroniques. Le variant a rebattu les cartes de quelques chiffres : le taux d’incidence chez les 6/10 ans a été de 6 900 pour 100 000 habitants, mais en proportion, toujours moins de formes graves sont à déplorer dans cette même tranche d’âge. Malheureusement, la loi du nombre absolu fait qu’une centaine d’enfants de moins de 9 ans ont été en réanimation (souvent en lien avec des maladies sous-jacentes), une quarantaine chez les 10/19 ans.


« La balance bénéfice/risque est très difficile à mesurer sur les personnes sans risques et jeunes. […] Aujourd’hui, l’intérêt d’une troisième dose pour les 18/40 ans se situe entre 0 et 2 admissions en réanimation en moins sur l’ensemble de la France et ne concerne certainement que des personnes à comorbidité. En santé publique, il est question de priorisation et de vision globale. Est-ce que pour ce cas évité, mobiliser des centaines de millions d’euros avec le coût de la vaccination et des infrastructures, et mobiliser des dizaines de milliers de professionnels de santé est justifié ? Ne serait-ce pas plus justifié d’investir cette ressource humaine et cet argent considérable autrement ? », fait remarquer François Alla, professeur de santé publique, Université de Bordeaux, Chef du service de prévention, CHU de Bordeaux (démissionnaire récent du Haut Conseil de la Santé publique pour les ‘expertises scientifiques qui en sont issues dévoyées par les politiques’)De nombreux autres scientifiques auront alerté les autorités d’une part des dangers d’exposer les populations qui n’ont que très peu de risques de développer une forme sévère de Covid-19 à des risques encore inconnus, mais potentiels, des vaccins, et d’autre part des risques qu’une vaccination de masse en pleine pandémie pourrait faire peser sur l’évolution du virus, à travers le processus d’évasion immunitaire (que nous abordons dans le prochain chapitre).

Véran aura à juste titre conclu « [qu’] une bonne décision de santé publique est une décision médicale mais aussi une décision sociétale ».Nul ne saurait mieux dire et résumer ce que chacun appelle de ses vœux au regard des arguments, nuances et éléments apportés en cet article. Mais en l’occurrence, cette stratégie de santé publique ne porte pas tous les bienfaits escomptés et avantages attendus. Dans le contexte particulier de cette syndémie (létalité faible et concernant une partie presque circonscrite de la population…), du sur-mesure serait indiqué, selon des facteurs et paramètres clairement définis et aussi nombreux que l’exigent les objectifs (tranche d’âge, sérologies…). Encore une fois, cela demande des moyens humains (médecins), logistiques et financiers plus importants. La stratégie ne peut reposer que sur la seule accumulation des injections vaccinales sans distinction des populations. Le faible taux de réinfection chez les primo-infectés (jeunes, sans comorbidité…) par rapport aux vaccinés doit faire l’objet d’études plus étendues et d’une intégration légitime dans la stratégie puisque cette population ne semble pas obtenir de bénéfice d’une injection vaccinale et bénéficier d’une immunité durable. En attendant, certains s’interrogent même sur la diminution de la capacité immunitaire induite par les vaccins à réagir à de futurs variants.
Courage, fuyons
Le coronavirus Sars-Cov-2 a un avantage certain dans la course que nous livrons contre lui pour le rendre inoffensif. Sa capacité de mutation est telle que ses variants s’adaptent rapidement aux contraintes vaccinale, environnementale... Mondial, son terrain d’expérimentation étendu est rendu performant. La tactique vaccinale basée sur une seule protéine antigénique pourrait également favoriser la fuite immunitaire.
Comme beaucoup de virus, des modifications des protéines se déroulent et tendent à faire émerger des variants. Dans le cas du Sars-Cov-2, la protéine Spike est scrutée en permanence car elle permet au virus de se fixer et d'infecter les cellules (épithéliales pulmonaires entre autres) et reste la protéine privilégiée dans la confection des vaccins à ARNm et ADN.« Tous vaccinés, tous protégés », un slogan maintenant dépasséFace à la souche originelle du Covid-19, les deux vaccins à ARN messager (Pfizer/BioNTech et Moderna) présentent une efficacité respective de 95% et 94,1% dans la prévention des formes graves. Le vaccin Pfizer protège en moyenne à 97% contre les hospitalisations et à 96,7% contre les décès. L’efficacité de ces vaccins contre le variant Delta ne fait reculer le risque de contamination que de moitié par rapport à la souche originelle. Une protection partielle et limitée, amoindrie encore un peu plus contre les formes symptomatiques de l’infection par le variant Omicron. À mesure de la perte d’efficacité, la crainte d’une fuite immunitaire s’accentue. Ce risque de fuite immunitaire (également appelée échappement immunitaire) existe et est surveillé par les scientifiques. Un risque fortement probable dans un contexte de circulation virale active conjuguée à un taux d’immunisation mondial faible. Cette évasion immunitaire est bien étudiée depuis 2015 et rien ne permet de l’éviter sauf à opérer une vaccination en des temps très restreints, ce que ne permet pas la situation internationale. Autant dire que l’émergence de variants s’annonce sans fin. Plus une population est immunisée contre le virus circulant (par infection naturelle ou par vaccination), plus un variant présentant un avantage compétitif va pouvoir se répandre (des formes variantes sont parfois préoccupantes et cataloguées ‘variants of concern’, VOC). L’incertitude d’anticiper l'impact réel de ces nouvelles lignées, tant en termes d'évolution de la pandémie que d'impact sur l'efficacité des vaccins actuels, est totale. Mais l’hypothèse d’un variant qui déstabiliserait un peu plus la cohérence originellement bancale de la stratégie vaccinale en France et dans le monde doit être considérée comme hautement probable à l’avenir. Le variant Alpha possédait une transmissibilité environ 50 % plus importante que la souche historique. Depuis, chaque nouveau variant devrait supplanter de plus en plus rapidement son prédécesseur. Pour l’instant, par chance, le scénario d’une hausse de la transmissibilité, ainsi qu’une augmentation de la létalité associée à un échappement immunitaire ne s’est pas réalisé. Fin novembre 2021, justement, le variant Omicron (le cinquième variant préoccupant depuis le début de la pandémie) a été découvert et il a fait la preuve rapide de sa faculté à se transmettre chez les personnes non immunisées, les personnes précédemment infectées ou déjà vaccinées.

« Il y a aujourd’hui des preuves claires des changements de l’antigénicité de la protéine Spike du Sars-Cov-2 et d’acides aminés qui affectent la neutralisation par les anticorps. […] Un faisceau de preuves croissant indique l’émergence de variants résistants à l’immunité médiée par les anticorps suscité par les vaccins »En phylogénie, il est possible de tracer les liens de parentés entre les variants, de suivre la circulation géographique d’iceux.

La solidarité mondiale, mais après nous
Le taux de mutation soutenu de ce coronavirus n’avait pas besoin de l’aide des pays occidentaux pour maximiser sa course à l’échappement immunitaire. La solidarité toute relative des pays riches pour l’accès aux vaccins des autres pays est contre-productive dans l’objectif de baisse du taux mondial de létalité. Les vaccins diminuant les formes graves et les décès, ils seraient pourtant d’importance pour les populations ayant peu d’accès aux soins.
Cette crise rapidement devenue mondiale devait être une belle démonstration de solidarité planétaire, intergouvernementale. Mais il n’en est rien, l’allocation des vaccins se faisant sans discontinuer depuis plus d’un an presque exclusivement sur la seule base de l’épaisseur du porte-monnaie et de sa profondeur. Et ce alors qu’il ne fait plus de doute que lutter contre un virus infectieux nécessite une approche globale : vacciner quelques pays occidentaux et laisser le virus circuler ailleurs lui permet de bénéficier des meilleures conditions de mutation, faisant courir le risque à chaque nation d’être confrontée à des variants de plus grande virulence, voire de résister à terme auxdits vaccins.« Seulement 25 doses ont été administrées dans un des pays au revenu le plus bas. Pas 25 millions, pas 25.000, juste 25 », a déploré le directeur général de l’OMS en janvier 2021. « Le nationalisme vaccinal, où une poignée de nations se sont taillé la part du lion, est moralement indéfendable et se révèle une stratégie de santé publique inefficace contre un virus respiratoire qui mute rapidement et devient de plus en plus efficace pour se transmettre d’homme à homme ».Quelques chiffres éloquents. Au Cameroun, seulement 1,4 % de la population a reçu au moins une dose. La proportion est d’un peu plus de 5,5 % en Angola. Et elle ne dépasse pas 0,35 % en Haïti. Le continent africain a reçu jusqu’à présent 563 millions de doses et 60 % ont été administrées. Si huit pays ont atteint le taux de couverture vaccinale de 40 % fixé pour 2021, seulement un peu plus de 10 % des adultes du continent sont totalement vaccinés. Les populations les plus à risque (personnel de santé, personnes âgées ou présentant des facteurs de comorbidité) sont loin d’avoir obtenu leurs injections.


Un passeport pour une autre démocratie
En marge des critiques formulées sur la gestion sanitaire et des contre-arguments avancés concernant la stratégie vaccinale, il est un moyen technologique qui aurait dû éveiller l’attention citoyenne. Mais, comme tout gadget, la facilité d’usage et la praticité affichée du passe sanitaire/vaccinal rayent sans plus de développement toute observation et analyse sur les conséquences qu’il pourrait faire peser. Le passe n’ayant pas d’impact positif sur la crise sanitaire (contaminations, transmissions), en quoi devrait-il perdurer ? À plus ou moins long terme, qui gagnera du ‘nouveau libéralisme autoritaire’ ou de la ‘démocratie sanitaire’ ?
Rappelons que les vaccins ne bénéficient pour l’heure que d’une autorisation de mise sur le marché temporaire (procédure d’urgence), si bien que rares sont les gouvernements qui prendraient le risque juridique de rendre ces nouveaux médicaments obligatoires, seule l’incitation forte restant privilégiée dans ce contexte. La mise en place du passe est devenue la pierre angulaire de la politique française, visant à limiter la propagation du virus.« Les mailles doivent se resserrer pour garantir que les lieux qui reçoivent du public sont indemnes de gens potentiellement contagieux », comme le compte-rendu officiel de la réunion de la commission des Lois du 30 décembre 2021 le clamait encore de façon péremptoireDepuis juillet 2021 et après différentes formules, cette solution annoncée comme temporaire lors de sa présentation aura clairement échoué à endiguer la syndémie. Le passe n’aura pas empêché que 200 000 à 500 000 personnes par jour soient testées positives, une situation que personne ne peut décemment reprocher aux seuls non vaccinés. Il n’aura permis aucune inflexion probante des chiffres, ne procure finalement qu’un sentiment de sécurité sanitaire au lieu d’avoir eu quelconque effet bénéfique : la France ne fait pas exception, l’impact de l’application sur la propagation pandémique est négligeable, voire nul. Et certains chercheurs du CNRS le rappelaient dès avril 2020 : une application ne saurait remplacer une véritable politique de santé publique.
« D'un point de vue épidémiologique, médical, c'est clairement une erreur. […] On voit bien que le vaccin n'empêche pas la circulation du virus en population générale, on en a la constatation tous les jours. […] C'est un marqueur d'affichage et surtout de clivage, [mais ce n'est] ni de la médecine, ni de la santé publique. Je constate que le virus Omicron est incontrôlable en population en général, dans les écoles, les collèges, les lycées », a pointé le professeur Eric Caumes, chef de service en maladies infectieuses à la Pitié-SalpêtrièreDans sa cécité, il n’y aura eu que le gouvernement pour croire en la pertinence de sa mesure, la prorogeant sans plus de formalité ni plus d’étude d’impact, la méthode Coué se substituant aux exigences de bonne gouvernance : "le bilan qui peut être dressé […] montre que la mise en œuvre du passe sanitaire, combinée au déploiement de la campagne de vaccination, a fonctionné […] en limitant les risques de propagation du virus dans un contexte épidémique défavorable". Outillé de cette application, l’exécutif reste arc-bouté sur sa conviction de préserver la santé de l’ordre public, à défaut de santé publique en ordre : certains établissent une "corrélation proportionnelle entre degré de contrainte exercé par le [pouvoir] sur la population et fragilité de ses infrastructures de base". Après le tollé d’une vaccination obligatoire projetée puis abandonnée, le nouvel objectif (presque) caché de ce QR code institutionnalisant une vie normale sous conditions est assumé : inciter à la vaccination du plus grand nombre. Du très grand nombre. L’inefficacité sur le plan de la santé publique le disputant à son incongruité démocratique, les effets collatéraux sont à regretter. Comme le notent certains, le passe sanitaire aura institué profondément et longuement un recours décisionnel numérique, automatique (fatal ?). La Commission Nationale de l’Informatique et des Libertés (CNIL) en exprimera ses craintes que :
« le risque d’accoutumance et de banalisation de tels dispositifs attentatoires à la vie privée et de glissement, à l’avenir, et potentiellement pour d’autres considérations, vers une société où de tels contrôles deviendraient la norme et non l’exception. [En décembre 2021, la CNIL réitérera] ses alertes afin qu’une vigilance particulière soit accordée vis-à-vis de la tentation du "solutionnisme technologique". [Elle rappellera] que la multiplication des dispositifs numériques mis en œuvre dans le cadre de la gestion de l'épidémie rend absolument nécessaire une évaluation quantifiée et objective de leur efficacité dans la contribution à la lutte contre la Covid-19, ce qu'elle a [effectué] à de nombreuses reprises depuis le début de l'épidémie, afin de s'assurer que le recours à ces dispositifs prendra fin dès que cette nécessité aura disparu. [Elle] regrette qu’à ce jour, les études et évaluations demandées de façon réitérée ne lui aient pas été transmises ».Voilà un point qui dépasse la seule gestion sanitaire. Il ne faut jamais oublier qu’une technologie (une technique) n’est pas neutre : elle structure des formes de pouvoir, comme le détaillait avec justesse Jacques Ellul, entre autres. Les conséquences directes pourraient être objectivées par l’observation de la situation en Chine : par là-bas, les mesures ont mené à la délivrance de points sociaux. En France, nous n’en sommes pas là, mais la seule culpabilisation de chacun se fait au détriment de stratégies collectives efficaces. L’avenir sera technologique ou ne sera pas, comme le veut l’augure, cette crise sanitaire se révélant un bel effet d’aubaine, précipitant une normalisation de l’atteinte à l’intégrité physique des individus. La praticité des applications a toujours été privilégiée à la réflexion à tenir sur les conséquences des moyens déployés, techniques ici en l’occurrence. Perfectible technique.

« Sur les six dernières années, la France en aura passé la moitié en “état d’urgence” au point que nous pouvons nous demander si nous vivons perpétuellement en crise ou si ce cadre juridique est en voie de devenir un mode de gouvernement banalisé », s’inquiète le Conseil d’Etat (CE) lui-même dans son étude annuelle de 2021En sera-t-il de même de la perpétuation de cet outil numérique qui serait activé une autre fois pour telle ou telle raison forcément impérieuse ? Il n’y aurait pourtant rien à redouter d’une situation inusitée que le Conseil d’Etat aura visée si souvent du haut de sa stature juridictionnelle la plus haute. Le CE veille : satisfaisait tout d’abord en juillet 2021 que le passe soit limité dans le temps, sans porter une trop grande atteinte aux libertés (le décret ne vise pas "l’objectif qui consisterait à inciter les personnes concernées à se faire vacciner"), estimant fin décembre 2021 que ledit passe sanitaire en cours de requalification en passe vaccinal ne porte toujours pas une grande atteinte aux libertés, avalisant finalement l’objectif d'inciter les non-vaccinés à se faire vacciner selon le principe constitutionnel de protection de la santé… Souvent Droit varie ? Voilà donc le CE validant l’objectif de réduction de la propagation virale dont tout démontre qu'elle n'est jamais contrainte par une quelconque mesure, épousant le principe illusoire d’une vaccination collective comme seul moyen de sortir de la crise sanitaire et acceptant implicitement qu’un médicament fasse action plus efficiente que le système immunitaire qu’il est simplement voué à stimuler. Des mouvements chaotiques de la chose juridique, l’inquiétude citoyenne gagne de voir une démocratie si facilement dénaturée, malgré et avec l’assentiment du Conseil d’Etat même. Ce passe sanitaire aura créé un précédent qui pourra être invoqué à chaque crise écologique ou sanitaire, même en l’absence de preuves de son utilité (à l’opposé du principe d’"evidence-based medecine", la médecine fondée sur des données probantes, des faits). Une fois tous les Français vaccinés, sur quels autres critères ‘moraux’ irons-nous faire le tri, parmi les citoyens, de situations individuelles à risque (obésité, tabagisme, alcoolisme…) ? Les critiques ne filtrent pas, trop impatients que nous avons été de rejoindre les terrasses des cafés plutôt que de nous alarmer de nos renoncements (démocratiques, sociétaux, sociaux, citoyens, relationnels…). Cette menace sanitaire et les autres à venir justifieraient-elles que nous apprenions progressivement à consentir à des compromis qui videraient la vie démocratique chaque fois un peu plus et imperceptiblement des valeurs qui la constituent ?
Irresponsables, mais pas coupables
La stratégie vaccinale rejette la prise en compte des guérisons d’infectés non vaccinés, ne considère que le seul vaccin comme rempart à la Covid-19. Maladie que le système immunitaire est pourtant seul à combattre, quand il est bien fonctionnel (chez les jeunes sans comorbidité) et suffisamment stimulé par lesdits vaccins (chez les personnes âgées et à risques). Pire, les non vaccinés, infectés et guéris sans complication avérée sont considérés pestiférés au lieu d'être intégrés à la stratégie de santé publique.
La confusion est totale entre anti-vaccinalistes (les antivax) et non vaccinés guéris. Chacun tente d’étiqueter cette masse protéiforme qu'est le groupe des "non vaccinés", sans guère de succès et de réponse complète : un non vacciné n’est pas inéluctablement non immunisé. Voilà une partie de l’illégitimité de la situation. Il ne serait pas seulement et trop simplement question de ‘liberté’ de se faire ou non vacciner, mais bien plutôt de demande de prise en compte de l’immunisation naturelle. La transmission n’étant pas stoppée, à peine amoindrie dans le cas du variant Omicron, rien ne permet de considérer que le vaccin ait un avantage supérieur pour un individu (souvent jeune, sans comorbidité…) n’ayant pas contracté de signes cliniques inquiétants lors de sa primo-infection : en dehors des asymptomatiques, les symptômes se seront limités à une toux, des maux de tête, un syndrome grippal ou une forme d’angine. Au reste, qui serait responsable de la diffusion rapide des variants depuis des mois, si ce n’étaient des individus vaccinés, dotés du passe sanitaire de rigueur leur permettant d’accéder aux avions, aux trains, aux bars et autres salles festives... ? Sur quelle(s) base(s) sérieuse(s) serait donc tenue pour irresponsable telle catégorie d’individus plutôt que telle autre ? En prenant en compte tous les éléments retranscrits dans cet article : aucune. Bientôt, fort d’une littératie restée indigente, sont-ce les immunodéprimés, ces nids à variants, qui seront persécutés à leur tour ? Le risque d’hospitalisation des non vaccinés croît avec l’âge jusqu’à la tranche des 60/79 ans. Pour les entrées en soins critiques, ce risque d’hospitalisation est maximal pour cette dernière tranche d’âge et il est le double du risque moyen des non vaccinés tous âges confondus. Le risque d’hospitalisation conventionnelle est en effet trois fois plus élevé pour les plus âgés que pour la moyenne des non vaccinés.

Les irresponsables originels
Nous sommes tous responsables de la multiplication des pandémies, totalement irresponsables de notre propension mondiale à phagocyter toute la nature sans en mesurer les impacts écosystémiques et conséquences sanitaires. Une partie d’entre nous est irresponsable du pouvoir qu’ils se confèrent, de la technicité dont ils se sentent faussement maîtres pour jouer les apprentis sorciers, à rendre des virus plus contagieux et mortels.
S’il y a un bien un sous-dossier presque en sa totalité disparu des radars médiatiques, c’est celui de l’origine du virus Sars-Cov-2. Pourtant, de nouveaux éléments existent et méritent d’être relayés. De prime abord, rappelons que parmi l'origine de la plupart des maladies infectieuses récemment apparues chez l'homme pouvant être attribuées aux animaux sauvages, la Covid-19 pourrait faire partie du milliard de ces "infections zoonotiques" qui se manifestent chaque année, de celles qui provoquent tout de même des millions de décès sans guère d’attention particulière de la part de la population ni plus de publicité journalistique (65 % des maladies infectieuses émergentes sont des zoonoses, 72 % trouvent leur origine dans le monde sauvage). Ces mécanismes d’émergence de pathogènes, via une transmission de l’animal à l’Homme, largement majoritaire, avaient été plébiscités par une grande partie de la communauté scientifique (et en notre premier article également) : déforestations, urbanisations, perte de biodiversité… tout concourt à favoriser les zoonoses et l’époque est à l’épidémie de pandémies. Mais voilà, deux années après les débuts de cette crise sanitaire internationale, il faut admettre que l’hôte intermédiaire et le virus proximal du Sars-Cov-2 (un virus ayant une identité génétique suffisamment proche pour en être le parent) n’ont toujours pas été identifiés. Si bien que certains avancent dorénavant distinctement une origine par contamination dans un laboratoire. Alors, une fuite de laboratoire est-elle possible ? L’hypothèse, un temps classée dans les théories complotistes, n’est pas farfelue et s’appuie sur de nombreux arguments ; elle vaut d’être explorée, étudiée malgré des interrogations encore saillantes et demeurant non résolues. Depuis des dizaines d’années, de nombreux laboratoires séquencent des centaines de virus, développent des méthodes expérimentales pour les cultiver afin d’en identifier des coronavirus pathogènes pour notre espèce, d’en comprendre les mécanismes de franchissement des barrières spécistes et de tenter de les surveiller cependant que des vaccins sont cherchés dans l’éventualité d’une dissémination virale mondiale. Rien que de très noble. Malheureusement, cela ne se limite pas à la collecte, l’étude observationnelle et la surveillance. Il est une habitude nouvelle en recherche : des expériences permettent d’accélérer les processus d’évolution des virus naturels, via des ‘gains de fonction’. Cette technique crée des virus chimériques avec des domaines fonctionnels non existants naturellement à leur surface (via des outils considérablement aisés d'utilisation et performants). Non sans un risque potentiel croissant d’échappement (la fuite immunitaire explicitée plus haut), non sans accidents de contamination malgré les sécurités attendues comme drastiques pour encadrer les laboratoires manipulant de tels dangers respiratoires. Les laboratoires de ce type manipulant des coronavirus à toutes fins de les rendre plus performants, plus contagieux, plus dangereux, ne manquent pas : en France (Institut Pasteur), aux Pays-Bas, aux Etats-Unis…, il s’agit d’y observer les modifications génétiques permettant de favoriser l’infiltration des cellules humaines. C’est qu’entre temps, l’épidémie de Sras de 2004 aura apeuré les gouvernements : USA, Chine et France s’unissent alors pour lancer un projet afin de repérer en amont les virus les plus dangereux et d'apprendre d’eux. Une position défendue de longue date par le Dr Anthony Faucy, ci-devant haut responsable des maladies infectieuses aux Etats-Unis et conseiller spécial à la santé de nombreux présidents Américains successifs. Selon ce dernier, "ce risque vaut d’être pris car des informations importantes peuvent provenir d’un virus potentiellement dangereux généré en laboratoire". Ces expérimentations ont toujours perduré, malgré l’avertissement de nombreux scientifiques augurant de graves dangers, non sans fondement. En termes de biosécurité, la principale cause des expositions des travailleurs de laboratoire aux agents pathogènes est l’erreur humaine, comme dans beaucoup de secteurs sensibles. Entre 2009 et 2015, ce ne sont pas moins de 740 rapports d’incident qui auront été relevés : de la piqûre d’aiguille de seringue à la morsure d’animaux infectés, du non-respect de procédure de sécurité à l’incompétence. Les exemples du virus de Marburg propagé dans trois laboratoires différents dans les années 1960, du virus Sras échappé de laboratoires tawaïnais en 2002 et chinois en 2004, de l’origine de la pandémie de grippe H1N1 de 1977 (et bien d’autres) rappellent que les cas avérés existent et que par chance les conséquences ont jusqu’à maintenant été circonscrites. En 2011, des mutations volontairement opérées sur H5N1avaient d’ailleurs créé un scandale : c’est que ce redoutable virus de grippe aviaire, pouvant provoquer une létalité de 50%, se trouvait fortement transmissible entre mammifères, Homme compris donc. Sans complotisme aucun, il est admis que la majorité des accidents graves de ce genre sont ignorés par des médias. Cornelius Castoriadis aura révélé la préparation en URSS (1979) d'armes bactériologiques, des cultures virales s’échappant et engendrant des morts par milliers à la suite de deux accidents considérables à Novossibirsk et à Sverdlovsk. Un secret gardé strictement, même en pleine tourmente, qui n’est donc pas si inhabituel. Il n’est même pas besoin de tels faits. De manière générale, la traque des virus expose et les travaux de capture et de prélèvement d'échantillons biologiques sur des animaux sont par nature salissants et dangereux : il n’est pas rare de recevoir de l'urine ou des excréments évacués en aérosol (une fine patine d'aérosols chargés de virus), de souiller des parties vestimentaires de matières fécales et mal désinfectées, mais aussi d’encourir le risque de se contaminer directement par le sang de chauve-souris, de manquer de se faire griffer, gratter ou mordre pendant une collecte... La chasse au virus en elle-même est alors particulièrement périlleuse, conjuguée à la dangerosité de certaines zones reculées où doivent se rendre les scientifiques, au transport des échantillons au laboratoire ou/et entre unités de recherche qui multiplie la probabilité d’une erreur (accident du moyen de transport, etc.). [embed]https://www.youtube.com/watch?feature=emb_logo&v=ovnUyTRMERI&app=desktop[/embed] Plus les scientifiques travaillent sur les virus, plus il faut construire des laboratoires pour les étudier, et plus les risques de fuite ou d’accident augmentent. Ensuite, la simple reproduction du virus en laboratoire, sa multiplication à des fins d'évaluation de pathogénicité ou d'analyse de sa constitution génétique comportent un nouveau palier de dangers (cela implique la fabrication de volumes viraux plus conséquents que les simples volumes trouvés dans une chauve-souris). Les réglementations de sécurité supposées suffisamment strictes en vigueur essaient de faire tendre le risque vers zéro, horizon totalement illusoire. Classés de 1 à 4 en fonction des mesures prises pour éviter toute contamination, toute fuite, les laboratoires conservent des agents pathogènes [P] également classés en fonction de leur nocivité, soit de 1 à 4. Les laboratoires sont conséquemment munis qui d’enceintes de biosécurité et d’équipements de protection individuelle, qui de confinement personnalisé, de combinaisons à pression positive, de systèmes de ventilation dédiés sans recirculation, d’incinérateurs d'eaux usées... Des mesures de biosécurité, parfois hautement spécifiques pour les installations BSL-4 qui accueillent les agents pathogènes les plus mortels et les plus dangereux sur Terre (Ebola, Marburg). Seulement, une grande partie du travail sur les coronavirus de chauve-souris semble avoir eu lieu dans les nombreux laboratoires BSL-3 voire BSL-2 (dont certains situés à Wuhan) de bien moindre degré de sécurité. Compte tenu des nombreuses voies par lesquelles la recherche sur les virus peut provoquer une catastrophe, assurer une sécurité mondiale nécessite de garder un œil attentif et constant sur l'équipement, les pratiques de recherche et toute personne qui est en contact avec des échantillons biologiques sur le terrain et en laboratoire. Une surveillance intenable en pratique. Nous vous l’indiquions, des risques sont dans un second temps maximisés par la recherche par "gain de fonction", largement privilégiée ces dernières années : il s’agit pour les chercheurs de modifier les virus pour les rendre plus infectieux ou pathogènes qu’ils ne sont originellement. Justement, l’Institut de virologie de Wuhan (WIV) a créé des versions mutantes de coronavirus de chauve-souris qui étaient à la fois plus transmissibles et plus virulentes que les virus d'origine (la gravité de l'infection était suivie grâce à la capacité volontairement augmentée des coronavirus de chauve-souris à utiliser des récepteurs humains). Ces protocoles manipulatoires à base de gains de fonction sont donc pointés de l’index interrogateur, voire accusateur. Premier point remettant en cause l’origine naturelle du Sars-Cov-2 : les spécialistes de zoonoses savent parfaitement que si un virus émerge dans la faune sauvage, il ne se transmettra pas d’homme à homme directement. S’il est fréquent que des gens soient contaminés par des animaux sauvages, il faut un certain nombre d’allers-retours entre les hommes et les animaux pour permettre cette adaptation, ce qui explique que les zoonoses passent généralement par des animaux d’élevage qui facilitent ces contacts répétés. Ces traces n’ont jusqu’à maintenant toujours pas été retrouvées. Ensuite, la composition du virus Saras-Cov-2 soulève un argument technique et peut éclairer un peu mieux la piste de fuite laborantine. Comme tout coronavirus, chacun aura retenu qu’il est recouvert de protéines Spike (S). En plus d’un domaine de liaison optimal surprenant, la protéine S de Sars-Cov-2 a ici la particularité de posséder un site de clivage à la furine, une manière spécifique de faciliter la fusion avec une membrane cellulaire humaine pour y débuter l’infection (multiplication du matériel génétique, fabrication de nouveaux virus, etc., aussi bien dans les cellules du système respiratoire que digestif, mais aussi cardiaques, nerveuses...). Ce site de clivage s’avère donc assez exceptionnel dans cette espèce de virus à couronne. Pour ne rien arranger à la suspicion, Sars-Cov-2 possède un domaine de liaison aux récepteurs cellulaires (RBD), très stable et s’avérant plus adapté au récepteur Ace2 humain qu’à ceux de tout hôte intermédiaire envisagé (même du pangolin). Ces trois particularités fonctionnelles réunies en un tel coronavirus sont inhabituelles. Leur combinaison en un même virus étonne. La création artificielle prend alors toute sa dimension probable. Justement (malheureusement ?), la création de chimères agrémentés d’un RBD adapté à l’Homme et d’un site de clivage à la furine est devenue habituelle pour de nombreux chercheurs. Autant dire que le danger est aux portes des sas de sécurité de nombreux laboratoires. Malgré tous ces éléments, et faisant ostensiblement abstraction des bases de la réflexion scientifique (raisonnement par hypothèses, confirmation et réfutation par preuves…), la fuite de laboratoire aura tout de même été totalement réfutée, contre toute attente, et très tôt. Un pan d’investigation occulté, non sans quelque conflit d’intérêt sous-jacent qui n’arrange rien à l’affaire : il y est question de l’appui financier de l’association internationale EcoHealth Alliance au WIV, du rôle prépondérant de son patron Peter Daszak et par ailleurs premier expert du groupe ayant ‘enquêté’ sur place pour le compte de l’OMS en Chine… Ces recherches ont été largement financées par le gouvernement américain et les financements alloués pour la recherche ont été accordés dans les domaines de la santé ou de l'écologie, mais aussi de la prévention de la guerre biologique, du bioterrorisme. Dans ce genre de domaine sensible, la recherche militaire n’est jamais très loin afin d'en suivre toutes les prometteuses avancées et perspectives nouvelles favorables aux terrains de ses conflits. La Defense Advanced Research Projects Agency (DARPA, une branche de recherche du Pentagone) n’a pas tardé à s’intéresser à plusieurs domaines de recherche risqués sur la question des virus, de la lutte contre les épidémies virales, et de la transmission virale de l’animal à l’homme. C’était par exemple l’objet du programme Preempt (Preventing Emerging Pathologic Threat) lancé en 2017, avec l’objectif de se préparer à la lutte contre une épidémie proche de celle du coronavirus survenue en 2019 depuis la Chine :« Preempt s’appuie sur les récentes avancées dans la compréhension des interactions génétiques des agents hôtes et dans les mécanismes d’adaptation entre espèces, dans la construction d’outils analytiques pour prédire quelles espèces pourraient transmettre des agents potentiellement pathogènes aux humains, et des possibilités nouvelles de prédire les “lieux chauds” où ce saut de l’animal à l’homme est vraisemblable ».La mise au point de vaccins aérosols (vaccins autoporteurs) qui permettrait d’empêcher la circulation des éléments pathogènes parmi les espèces animales a été programmée dans un autre projet : Defuse.

« Nous ne pouvons pas prédire si quelque chose surviendra naturellement, ni quand ou où il pourrait apparaître. Compte tenu de ces incertitudes, des informations importantes peuvent provenir de la génération d'un virus potentiellement dangereux en laboratoire », aura justifié Anthony Fauci, chef de l'Institut national des allergies et des maladies infectieusesUne recherche menée par des apprentis sorciers sur des virus devenus très pathogènes et s’avérant être un danger immédiat pour la sécurité mondiale (apparemment, l'augmentation de la pathogénicité ou de l'infectiosité n’était pas à ce point prévue, les chimères se développant 10 000 fois mieux que le virus naturel, rendant plus malades les souris humanisées), une enquête coopérante de l’OMS bâclée, des éléments biotechnologiques troublants, la dissimulation par Fauci des détails des recherches financées par le gouvernement et qu’il aura validées… toutes ces compromissions auront participé à donner une consistance aux mouvements conspirationnistes, sans éclairer le mystère resté entier. Hormis le FBI, une enquête scrupuleuse, éminemment salutaire, devrait être menée pour prévenir tout nouvel accident de manipulation ou toute résurgence naturelle. Mais en définitive, les éventuels bénéfices à tirer de ces recherches valent-ils les risques potentiels encourus et inhérents à de telles manipulations ? Quand bien même, ce type d’études n’est-il pas vain ? Il existerait entre 631 000 à 827 000 virus non découverts circulant chez les oiseaux et les mammifères capables d'infecter les humains, que des programmes rêvent utopiquement de rassembler (à titre comparatif pour juger de l’étendue de la tâche, nous ne connaissons que 12000 espèces de fourmis tandis que des milliers sont encore à découvrir). Autant dire que l’objectif est inatteignable puisque nous n’en sommes qu’à 5000 virus identifiés à ce jour… Un si grand nombre de virus potentiellement dangereux n’ayant pas encore infecté les humains rend en attendant peu probable qu'un catalogue de l'univers viral puisse aider un jour à créer des contre-mesures pour traiter et prévenir la propagation des nouvelles maladies. Empêcher une seule pandémie par cette stratégie est voué à l’échec aux dires de nombreux virologues. In fine, quelle pertinence (déontologie ?) résiderait dans la création d’un vaccin correspondant à une maladie qui n'a encore infecté aucun humain et dont rien ne permet de prédire la survenue ? Quelle efficacité vaccinale prétendre atteindre pour contrer un virus fabriqué à l’évolution virale rapide et à la létalité importante ? L’inaptitude de la communauté scientifique à avoir anticipé la moindre variante du Sars-Cov-2 semble démontrer par l’exemple l’échec d’une telle entreprise. Quel que soit le scénario réellement à l'origine de la pandémie, ce débat doit permettre la mise en lumière d’un fait essentiel : les recherches en virologie constituent un risque structurel. La collecte, le transport et le stockage de virus, ainsi que les expérimentations ne se font jamais dans des conditions de sécurité garantissant le risque zéro. Non contents de prendre des risques inconsidérés en manipulant des virus, les rendant plus virulents pour en préparer les remèdes, certains scientifiques vont plus loin dans l’expérimentation, tels des apprentis sorciers, pétris de certitudes de leur maîtrise technicienne :
« un article de deux biologistes de l’université de l’Idaho […] explique cette stratégie [d’inoculation de vaccins autopropagateurs servant à se prémunir de zoonoses] et annonce que ‘nous sommes maintenant sur le point de commencer à développer des vaccins auto-disséminés ciblant un large éventail d’agents pathogènes humains’. […] Des scientifiques envisagent très sérieusement de lâcher dans la nature des virus-vaccins, en s’attachant naturellement à ‘minimiser le risque de conséquences involontaires », comme s’en terrifie Brice Perrier.Ce genre de risques de pandémie due à un incident involontaire ou à un acte délibéré a déjà fait l’objet d’un débat de la communauté : en 1974, onze biologistes américains avaient lancé un appel invitant tous leurs collègues à un moratoire dans le domaine du génie génétique. Entre 2014 et 2017, les États-Unis avaient même décrété un moratoire sur les expériences de gain de fonctions (GOF), ce que certains chercheurs réclament à nouveau aujourd’hui compte tenu de l’intérêt scientifique jugé finalement très limité et du danger de la confection de matériels biologiques à double usage (dual). Cette nouvelle perspective d’outil militaire n’est en effet pas pour rassurer : maintenant que l’industrie pharmaceutique a démontré grandeur nature sa réactivité pour produire en masse et rapidement des vaccins correspondants adéquats, l’idée que des pays confectionnent des virus mortels largement contagieux et un antidote dans le même temps pour ses propres population et soldats est une crainte forte prononcée par le directeur de recherche au CNRS Bruno Canard. Créer des virus dangereux en laboratoire est un mauvais moyen de se prémunir contre de futures pandémies selon l’écologue Serge Morand (cité par Brice Perrier dans son livre enquête) :
« [la meilleure protection face aux zoonoses,] c’est le maintien de la biodiversité, plutôt que les changements d’usage des terres, des territoires. L’effort doit porter sur la protection de l’environnement, la santé des animaux, sauvages et d’élevages, et le suivi des Hommes évoluant dans les communautés où le contact peut se faire afin de comprendre les scénarios d’émergence et de cristallisation d’une épidémie avant d’arriver à une crise sanitaire. Avec bien sûr des enquêtes sur les élevages et dans les villages où ces contacts existent pour voir si les débordements zoonotiques sont fréquents ou pas ».L’idée ne serait pas de détecter un maximum de virus mais d’observer les effets de la transmission entre les animaux hôtes et les communautés autochtones. Loin des solutions technicistes que d’aucuns jugent à l'origine de tous nos problèmes.
Un embrouillamini éclairant
Nous allons libérer vos neurones dans quelques minutes. En espérant avoir su susciter quelque interrogation propre à éveiller curiosité et émancipation. La fabrique de la connaissance par le dissensus, la rationalité partagée sont la base académique de la pensée scientifique, certainement pas l’orthodoxie consensuelle qui est imposée politiquement et médiatiquement depuis ces deux dernières années.
Est-il encore permis de poser des questions ? Est-il permis de se réclamner d’un esprit critique sans courroucer son interlocuteur ? Tout citoyen y est autorisé, implicitement. Mais rien n’est moins sûr quand il s’agit du dossier Covid : une qualification complotiste est systématiquement adressée à qui oserait faire droit de ce qui constitue pourtant la raison d’être citoyenne. Le questionnement est sain, seule la manière d’y répondre compte ; la méthode employée pour élaborer ses certitudes permet de distinguer entre complotisme et esprit critique. En l’espèce, nous avons tenté d’éclairer quelques zones grises, de nuancer ce qui apparaît pour des évidences sur les plateaux télévisuels afin d’aiguiser les réflexions de chacun, quitte à laisser encore perdurer quelques flous, faute de réponses probantes existantes. Les pandémies comme celle du Covid-19 font partie des nombreuses menaces auxquelles la civilisation, désormais mondialisée, s’expose elle-même inéluctablement.« À l’instar de la rougeole, la maladie du Covid-19 est causée par un virus qui semble principalement se transmettre par des gouttelettes expulsées lors de toux ou d’éternuements. La transmission par voie respiratoire nécessite généralement un contact étroit et des espaces populeux. Les humains vivant plus près les uns des autres que jamais auparavant, il n’a jamais été aussi facile pour les agents pathogènes de relever ce défi consistant à sauter d’un hôte à un autre […]. Si l’histoire de la “civilisation” est l’histoire de ces sociétés capables de construire de grandes villes, alors l’histoire de la civilisation est synonyme d’une période au cours de laquelle un primate astucieux a commencé à collecter un nombre étrange de virus sautant d’un poumon à l’autre qui, autrement, seraient rapidement tombés dans l’oubli. Si l’on considère les 300 000 ans qui constituent l’histoire de l’humanité, la plupart des virus respiratoires connus se sont établis dans les populations humaines au cours du dernier 1% de cette période. L’arbre généalogique du virus de la rougeole, par exemple, est éloquent : il révèle que la rougeole actuelle est issue d’une maladie des rongeurs qui s’est propagée au bétail, puis à l’homme. […] La rougeole a divergé de la peste bovine, un virus bovin aujourd’hui disparu qui est son plus proche parent, à la fin du premier millénaire avant Jésus-Christ. Cette estimation correspond presque exactement au moment de l’histoire de l’humanité où les plus grandes villes ont dépassé “l’effectif critique de population” nécessaire à [sa] prolifération. L’un des virus respiratoires les plus dangereux et les plus distinctement humains est apparu avec l’essor de la civilisation elle-même », commente Kyle Harper, professeur d’histoire ancienne (Université de l’Oklahoma)L’association entre concentration démographique (l’effet civilisationnel) et propension aux infections est donc connue de longue date. La longueur de la liste des maladies partagées avec les animaux domestiques et les hommes est déjà impressionnante (26 maladies avec les poules, 32 avec les rats et les souris, 35 avec les chevaux, 42 avec les cochons, 46 avec les moutons et les chèvres, 40 avec les bovins, 65 avec les chiens…). Ce processus continue encore aujourd’hui, multiplié par les vecteurs, amplifié par nos pratiques mondialisées. Et nos modes de vie, de consommation, de production auront décuplé ces potentiels viraux. [embed]https://vimeo.com/657027601/8342dacf0e[/embed] (bande annonce de ‘La fabrique des pandémies’, de Marie-Monique Robin) Point folklorique : cette évolution concomitante explique sans doute que 8% de notre ADN contient des traces de matériel génétique (séquences) transmises par des virus tout au long de notre histoire de Sapiens. Le Sars-Cov-2 est-il d’origine naturelle avec son corollaire de nuisances humaines ? D’origine accidentelle à la suite d’une expérience qui n’aurait jamais dû fuiter ? Peu importe. Cette épidémie de pandémies à venir interroge sur notre capacité à les contrer sans discontinuer. Quelle sera la situation mondiale face à un virus aussi contagieux et plus létal (la grippe aviaire est maitrisée par exemple actuellement par des solutions assez expéditives) ? De quelles prétentions devons-nous encore faire expériences avant que de retrouver humilité, simplicité, voire sobriété ? Dans nos modes de vie. Dans le cadre de nos recherches scientifiques. En attendant l’accomplissement d’un épanouissement humain équilibré au sein de nos écosystèmes, nous devons résoudre la crise que nous avons engendrée. Après deux années, où les évaluations de cette politique de santé publique ont-elles été publiées ? Quel bilan pourrait nous convaincre du bien-fondé de la méthode appliquée depuis des mois ?
« Le Covid-19 n’est exceptionnel ni par son infectiosité ni par sa létalité. [...] Le caractère unique de la situation actuelle ne tient donc pas tant à la maladie elle-même qu’à la réponse qui lui a été apportée », conclut également Didier Fassin, directeur d’études à l’EHESSCette fuite en avant s’inscrit depuis plusieurs mois dans une volonté de vaccination collective, au détriment d’une immunité naturelle déjà acquise par des millions de citoyens. Mais comment éviter que les personnes à risques soient victimes de prochaines syndémies ? Que nos gouvernements n’interviennent-ils pas pour améliorer l’immunité de leur population respective en favorisant des écosystèmes débarassés d'une toxicité sans cesse croissante, en luttant contre les causes de comorbidités et maladies chroniques que sont le cancer, le diabète, l’obésité, les maladies cardio-vasculaires et rénales ? Notre système de santé ne devrait-il prendre pour partie exemple sur celui de Cuba, contraint à une efficacité la meilleure ? Parallèlement, quel sera notre avenir sous la Covid ? La disparition totale spontanée du virus n’est pas présagée, la circulation et la distribution du virus étant trop intense (cette notion de ‘suicide évolutif’ existe lorsqu’une population évolue dans une direction qui la conduit à l’extinction). L'élimination locale du virus est une mesure trop ponctuelle et contraignante (forte couverture vaccinale et/ou maintien de mesures de restriction strictes dans le temps tels les contrôle des frontières, la quarantaine stricte dès l'apparition d'un foyer de contaminations, etc.), difficilement atteignable à moyen et long terme. Les signes de l’omniprésence de ce virus sont nombreux, sa diversité biologique lui offre une réserve de mutations et de trajectoires évolutives de plus en plus importante (à l’instar de la grippe saisonnière continuant à muter continuellement sans montrer le moindre signe de ralentissement). Si bien qu’un échappement immunitaire est un scénario envisageable mais l'idée qu'une telle catastrophe soit de l’ordre du probable est honnie. Enfin, le scénario futur privilégié actuellement est celui d’une cohabitation avec le virus. Nous assisterions au passage d’une pandémie à une endémie, ce qui ne serait pas exceptionnel (nous pouvons nous référer à la grippe de 1918 passée d’un taux de létalité de 10/20% à 0,1% aujourd’hui via ses souches descendantes). Cette endémicité croissante conférée par des infection naturelle et vaccination suffisante ressemblerait peu ou prou à celle de la grippe saisonnière et de certains rhumes dont les taux de létalité stables (mais non nuls) sont communément et socialement acceptés de longue date. Une telle endémo-épidémie, circulation à bas bruit permanente, n’empêcherait pas des pics épidémiques, avec son lot de létalités. Les foyers endémiques pourraient être des zones géographiques mais également les animaux (visons, chats, tigres, grands singes, belettes, lions… pourraient jouer le rôle de réservoirs au virus Sars-Cov-2, assurant sa circulation, mutant et réinfectant l’homme).
« Une maladie peut être endémique et à la fois répandue et mortelle. Le paludisme a tué plus de 600 000 personnes en 2020. Dix millions sont tombés malades de la tuberculose cette même année et 1,5 million en sont morts. Endémique ne signifie certainement pas que l'évolution a d'une manière ou d'une autre apprivoisé un agent pathogène pour que la vie revienne simplement à la ‘normale’ […]. Cela ne suggère pas non plus une stabilité garantie : il peut encore y avoir des vagues perturbatrices d'infections endémiques, comme on l'a vu avec l'épidémie de rougeole aux États-Unis en 2019 », précise avec éloquence le virologue évolutionniste Aris KatzourakisNombreux sont les scientifiques accordant à cette prévision de propagation large et continue les meilleures probabilités. Cette nouvelle maladie saisonnière pourra à terme être cataloguée comme cinquième coronavirus 'endémique' (les quatre autres ne développent pas d’immunité stable et durable non plus).Cela ne présage malheureusement rien de sa diffusion ni plus que des niveaux de morbidité, des taux de mortalité, des fréquences et intensités des vagues perturbatrices d'infections endémiques à venir. Bien malin qui pourra le dire avec certitude, notamment en matière de durabilité de l’immunité. À l’heure où nous écrivons ce dossier, l’introduction de la lignée sous-variante BA.2 pourrait déjà rebattre les certitudes. Dans cette future situation projetée, quelles suites seront données à tous nos gestes barrières ? Le gouvernement mettra-t-il fin à un état d’urgence sanitaire sans heurter les millions de citoyens qui auront accepté cette gestion bon gré mal gré, révélée finalement inopérante sur le virus ? Pour mieux se préparer à d’autres pandémies, quels erreurs, approximations, mensonges seront reconnus ? De ces réponses, entre autres, pourraient émerger une politique sanitaire et de santé publique basée sur la confiance. A travers cette expérience collective, du genre pragmatique et traumatisante, seule à même de marquer les esprits efficacement, le risque pandémique révèle notre vulnérabilité à bien d’autres menaces (sanitaires donc, mais également environnementales, géopolitiques, sociales…). Il faut craindre que la crise morale latente que chacun subodore pourrait se trouver plus incontrôlable et irréparable qu’une crise sanitaire. Sans doute faut-il s’inquiéter de la fragilité de nos pratiques juridiques et démocratiques, insatisfaisantes pour répondre aux défis qui nous attendent.
Lurinas
Lectures conseillées et site à consulter
- Le premier opus "La Covid et la tête pleine" de Lurinas publié par LaTéléLibre
- « Immunisés ? Un regard sur les vaccins », de Lise Barnéoud (éd. Premier Parallèle)
- « Sars-Cov-2, aux origines du mal », de Brice Perrier (éd. Belin)
- « Discours de la servitude volontaire », de Etienne de la Boétie (éd. Librio)
- « La catastrophe ou la vie. Pensées par temps de pandémie », de Jean-Pierre Dupuy (éd. Le Seuil)
- « Immunologie, aide-mémoire illustré », de David Male (éd. DeBoeck)
- « Emergence de maladies infectieuses, risques et enjeux de société », de Serge Morand (éd. Quae)
- « Médecins cubains, les armées de la paix », de Maïlys Khider (éd. LGM)
- Groupe Drastic, site d’insiders
Post-scriptum
Toutes les courbes ne parlent pas forcément de taux d’hospitalisations, d'admissions en soins critiques et autres statuts vaccinaux. Mais pourquoi donc certains problèmes font-ils l’objet de politiques publiques volontaristes (fussent-elles bancales dans le cas abordé ici) alors que d’autres, parfois plus importantes, souffrent d’un désintérêt persistant ?
